З вірусами людство навчилося співіснувати, а при необхідності справлятися з ними. Але деякі представники неклітинних форм життя за ступенем небезпеки і рівню контагиозности виявилися на передових позиціях. Один з них - вірус папіломи людини (ВПЛ). Його носії не здогадуються про свій статус і продовжують заражати оточуючих.

Як стверджує, статистика, ВПЛ колонізував 70% населення планети. Серед віріонів є штами, які провокують ракові пухлини.
Що таке вірус папіломи людини
ВПЛ - гетерогенна група ДНК-містять внутрішньоклітинних паразитів. Вражають шкіру і слизові. Передаються не тільки статевим шляхом. Викликають вірусне захворювання з тривалим прихованим перебігом. У 90% випадків імунна система за півроку-рік сама справляється зі збудниками. У кожного десятого зараженого розвивається хронічна папіломавірусна інфекція з рецидивами і можливим злоякісним процесом, залежним від типу віріонів. Код за МКХ 10 D23.
В даний час описано 100 штамів ВПЛ. Серед них три групи:
Розрізняють і інші форми вірусної інфекції:
- Латентна, при якій нуклеїнова кислота паразита ще не проникла в геном клітини господаря і не привела до патологічних змін останньої. Клінічні прояви вірусної інфекції при цьому відсутні. Метод діагностики - полімеразна ланцюгова реакція.
- Продуктивна стадія з розростаннями у вигляді папілом, бородавок і кондилом. З'являються в результаті інтенсивного розмноження інфікованих клітин.
- Дисплазія як наслідок впровадження спадкового матеріалу вірусу в ДНК клітин людини. При цьому змінюється структура епітелію, частіше в шийці матки. Такий стан вважається передракових. Колькоскоп і гістологія підтверджують наявність папіломавірусу.
І, нарешті, карцинома з перерождённимі клітинами як свідчення пухлинного процесу. Може розвиватися ніяк себе не виявляючи, не один десяток років.
Симптоми, як виявляється у жінок і чоловіків
Основною ознакою вірусу папіломи людини є розростання у вигляді гострих кондилом (до 1 см). Місце локалізації: геніталії, анус, сечовипускальний канал. Освіти безболісні, іноді супроводжуються дискомфортом і легким сверблячкою. При злитті кількох формується велика «бородавка», що зовні нагадує гребінь півня. Розрізняють також широкі, купчасто локалізовані плоскі або круглі вирости, здатні до озлокачествлению.

ВПЛ у жінок має більш складний перебіг. Основним наслідком є рак шийки матки (РШМ). У чоловіків серйозною проблемою може стати хронічна форма уретриту, що доставляє багато неприємностей. І тим, і іншим після 30 років бажано перевірятися на наявність папіломавірусу, щоб не запізнитися з якісної терапією.
Чим небезпечне захворювання
Папіломи є доброякісними новоутвореннями, але з різним ступенем онкогенности. Рак може з'явитися навіть на місці звичайної бородавки. Найбільшу небезпеку становлять аногенітальні кондиломи. Саме вони стають попередниками раку шийки матки, гортані, пеніса, вульви. Пік виникнення таких станів припадає на вік від 45 років.
Як передається ВПЛ
Папіломавірусна інфекція, як і герпес передається під час статевого акту, при проходженні дитини через родові шляхи, введення внутрішньоматкових засобів контрацепції, під час абортів. До факторів, що сприяють появі ВПЛ, відносяться:
- Порушення гормональної сфери.
- Захворювання пиогенной або вірусної природи.
- Переохолодження.
- Слабка імунологічна реактивність.
Імуносупресія, властива вагітності теж сприяє появі і рецидиву кондилом. Освіти стають пухкими. Терапевтичні заходи бажані на ранніх термінах і вимагають обережності. Часто застосовується CO2-лазер або вплив рідким азотом. Після пологів вирости спонтанно регресують. При лікуванні ВПЛ у дітей перевагу віддають аналогічних підходів.
Діагностика, куди звернутися

Основним методом виявлення і визначення штаму ВПЛ є полімеразна ланцюгова реакція (ПЛР). Для отримання біоматеріалу беруть зішкріб з уретри або шийки матки. Сучасні прийоми дозволяють з'ясувати ступінь впровадження віріонів в геном клітин господаря, вірусне навантаження. ВПЛ не завжди приводить до раку. Про переродження тканин можна говорити після комплексного дослідження:
- Колькоскоп. При виявленні патології лікар розробляє подальшу тактику дій.
- DIGENE - точний і специфічний тест, що дозволяє визначити кількість високоонкогенних віріонів.
- Рідинно-цитологічне дослідження шийки матки, виявлення особливих білків, що вказують на переродження типових клітин.
- Бак аналіз вагінальних виділень для виявлення супутніх інфекцій.
До найточнішим методів відноситься прицільно виконана біопсія для діагностики раку на початковій стадії розвитку.
Лікування вірусу папіломи людини
Ліки, здатного позбавити від папіломавірусу, не існує. Основна надія на ефективність імунної системи, яка може привести до спонтанного мимовільного одужання. Призначені медикаменти покликані, нехай і тимчасово, усунути прояви інфекції, послабити вплив і активність віріонів.
Важливо не допускати впливу чинників, що знижують захисні властивості організму. До цієї категорії відносяться:
- Дефіцит вітамінів.
- Перевтома.
- Психічні перевантаження.
- Переохолодження.
Основною метою є видалення зовнішніх кондилом, а не елімінація віріонів. У 50-94% випадків вдається впоратися з генітальними виростами. У кожного четвертого протягом 3 місяців після закінчення терапії можливий рецидив. Основні методи видалення кондилом, такі:
- Кріодеструкція. Виморожування утворень за допомогою рідкого азоту. Добре переноситься, не потребує знеболення. Шрами залишаються вкрай рідко.
- Електрокоагуляція - вплив високими температурами. Після процедури можливе рубцювання. Необхідно знеболювання.
- Лазеротерапія. Резервний метод, при якому потрібно місцева анестезія. Суспензія з вирионами виявляється в повітрі. Маніпуляція проводиться в приміщенні з витяжкою, при цьому персонал повинен бути захищений масками.
- Хірургічне лікування.
Використання інтерферонів - захисних білків, що не роблять побічної дії. Служать для попередження рецидивів після фізіопроцедур.
Корисні аплікації Солкодерм - кералітіческого кошти, до складу якого входять різні види мінеральних кислот. Забезпечують муміфікацію осередку ураження. Через кілька днів, рана заживає, а струп самостійно відторгається.
Подофиллотоксин (розчин з масовою часткою 0,5%). Застосовується для самостійного лікування генітальних кондилом. З технікою нанесення пацієнта знайомить лікар.
Для активації клітинної форми імунітету, синтезу власного інтерферону застосовують препарати:
Склади противірусної дії:
- Изопринозин. Схема прийому: протягом 2-4 тижнів по 2 таблетки 3 рази на день.
- панавір. Випускається у вигляді розчину для ін'єкцій, гелю, свічок.
- Епіген інтим спрей використовується для 4-кратного обприскування областей поразки.
- крем Алдара (5%) усуває кондиломи.
Ацикловір на папіломавірус не діє.
За даними, отриманим в деяких дослідженнях, особливий ефект спостерігається після прийому вітамінів A і C, бета-каротину, а також фолатів.
Аногенітальні бородавки можна видаляти самостійно. Непрофесійні маніпуляції призводять до поширення виростів на довколишні тканини.
При виявленні ВОР, але відсутності зовнішніх симптомів, шеечние мазки досліджуються 2 рази в рік. Лікар призначає прийом імуномодуляторів курсом на 6 місяців.
При виявленні патологічних ділянок вони видаляються. Крім цього, використовуються склади, ефективні на початкових стадіях раку. Контроль за ходом терапевтичних заходів проводиться 1 раз в 3 місяці.
Лікар попереджає пацієнтів з кондиломами, що вони контагіозний по відношенню до «чистим» партнерам, але останніх мало, так як більшість є носієм ВПЛ.
профілактика
Розрізняють специфічні заходи у вигляді щеплень, що попереджають зараження ВПЛ. Вакцина містить сполуки, подібні до частками віріонів, але не призводять до хвороби. Їх завдання включити виробництво захисних білків, що перешкоджають проникненню «диких» форм збудника. Найефективніші вакцини:
- Церварикс, призначений для боротьби з серотіпамі 16 і 18, які в 70% випадків є провокаторами пухлинних процесів в анус і шийці матки.
- Гардасил, ефективний від штамів: 16, 18, 6 і 11, які формують бородавки на геніталіях.
- У 2014 році з'явилася вакцина проти 9 форм папіломавірусу.
Вакцину отримувати краще в дитячому віці, поки не відбулося зараження ВПЛ. У США прищеплюють як дівчаток, так і хлопчиків віком 11 років для зниження рівня носійства ВПЛ. Молоді люди, які отримали ослаблених віріонів до вступу в сексуальні стосунки, не інфікуються цими серотипами в майбутньому.
Згідно з останніми даними навіть Неонкогенні папіломавірус людини може викликати РШМ. Серед вакцинованих ризик захворіти на рак шийки матки дорівнює 2%, а в популяції нещеплених 2,8%.
Деякі вчені вважають, що щеплення шкідлива, так як присипляє пильність молодих людей і ті не захищаються під час сексу, не проходять огляди, які, по суті, є єдиною гарантією виявлення патології вчасно. Неспецифічна профілактика передбачає:
- Повноцінне харчування.
- Відмова від нікотину і спиртного.
- Секс з одним статевим партнером.
Висновок лікаря
У розвинених країнах для своєчасного виявлення ВПЛ проводиться скринінг. У Канаді він знизив захворюваність на РШМ на 50-80%.
У Росії такі масштабні дослідження в новинку. Вітчизняні гінекологи наполягають на розробці державної програми, яка б визначила кількість і особливості систематичних масових досліджень для жінок різного віку, щоб зупинити поширення ВПЛ і врятувати тисячі життів.
Класифікація
Застосовується така класифікація:
- ВПЛ, проявом яких є різні види бородавок (HPV 1-5):
- Підошовні бородавки (зовнішній вигляд нагадує мозоль), це 1-4 типи ВПЛ,
- Плоскі бородавки, це 3, 10, 28, 49 типи ВПЛ,
- Звичайні бородавки, це 27-й тип ВПЛ.
- ВПЛ, що вражають вульву, піхву, статеві органи, шийку матки і дихальні шляхи, це 6, 11, 13, 16, 18, 31, 33, 35 типи ВПЛ.
- ВПЛ, ураження яких у вигляді висипів пов'язують зі станом предракового захворювання (ВПЛ високого онкогенного ризику), це ВПЛ 39 і інших типів.
Як видно, ці доброякісні новоутворення здатні формуватися на будь-якій ділянці тіла:
- шиї,
- особі,
- під грудьми,
- в пахвових западинах,
- на геніталіях,
- на слизових оболонках внутрішніх органів, ротової і носової порожнини.
Необхідність лікування вірусу папіломи людини обумовлена наступним фактом. Штам є внутрішньоклітинним паразитом, які не здатні до самостійного відтворення. З цією метою він використовує клітини людського організму. Паразитувати вірус може досить довго, впроваджуючи власну ДНК в хромосоми людини. Його помітна активізація спостерігається на фоні зниженого імунітету.

Інкубаційний період
Інкубаційний період - тривалий: від половини місяця до кількох років.Для папіломавірусної інфекції характерно приховане (латентне) протягом. Людина може одночасно заражатися декількома типами папіломавірусів. Під впливом різних факторів відбувається активація вірусу, його посилене розмноження, і хвороба переходить в стадію клінічних проявів.
У більшості випадків (до 90%) протягом 6-12 місяців відбувається самолікування, в інших випадках відзначається тривалий хронічний рецидивуючий перебіг з можливою малигнизацией процесу (в залежності від типу вірусу).
Симптоми вірусу папіломи людини
Імунітет людини достатньо сильний, щоб побороти вірус на ранній стадії його розвитку. І в більшості випадків захворювання не розвивається. Однак через якийсь час, через кілька місяців, років або навіть десятиліть, у людей можуть виникати деякі симптоми інфікування вірусом папіломи людини.
Виділяють кілька груп захворювань, найбільш часто викликаються ВПЛ:
- Бородавки являють собою круглі, більш жорсткі, ніж тіло нарости діаметром від 2 мм до 1 см. Межі бородавок дуже чітко окреслені, зустрічаються бородавки неправильної форми. Вони шорсткі на дотик і можуть бути різного кольору. Найчастіше утворюються вони на місцях, де шкіра найсильніше пошкоджується: на кистях рук, колінах або ліктях.
- Підошовні бородавки. Розвиваються при інфікуванні вірусами 1, 2 типів в тих місцях, де туфлі натирають або натискають на ноги. Шкіра в місці бородавки стає товщі, чітких кордонів бородавки не мають.
- Гострі кондиломи - своєрідні бородавки, що з'являються, як правило, на слизових оболонках і шкірі статевих органів: головка статевого члена і шкіра крайньої плоті у чоловіків, шкіра статевих губ у жінок. Вони можуть також з'явитися в сечовому міхурі, уретрі, на шийці матки, у піхві, на шкірі навколо ануса, в ротовій порожнині. Зовні ці генітальні бородавки схожі на невеликі опуклі освіти, краю їх нерівні (на вигляд як кольорова капуста). Це захворювання викликають віруси папіломи людини 6 і 11 типів.
- Бовеноідний папулез. Дрібні плоскі бляшки-бородавки (кілька схожі на плоскі бородавки) з'являються навколо статевих органів. Частіше розвивається у чоловіків, постійно змінюють статевих партнерів. Викликається типами - 16, 18, 31, 33, 42, 48, 51, 54.
Будь-яка вірусна інфекція, що постійно знаходиться в організмі людини (а ВПЛ відноситься саме до таких), активізується тільки при зниженні імунітету.
кріокоагуляція
Кріокоагуляція (припікання рідким азотом) - це швидкий і ефективний метод лікування гострих кондилом. Процедура може бути злегка болючою і неприємною, однак це рідко сильно турбує пацієнтів.
Кріокоагуляції кондилом проводять в декілька сеансів протягом декількох тижнів. Повне усунення кондилом спостерігається у 75-80% пацієнтів пройшли всі процедури.
рекомендації пацієнтам
Не варто намагатися проводити діагностику і лікування вірусу папіломи людини самому.
- По-перше, необхідно правильно вибрати метод.
- По-друге, завжди є ризик сплутати гострих кондилом із злоякісною пухлиною.
Краще не ризикуйте і довірте своє здоров'я професіоналам - це забезпечить вам довге і щасливе статеве жізнь.Половая життя в період лікування папіломавірусу припиняється до повного одужання. Необхідно обстеження і, при необхідності, лікування партнера.
Етіологія папіломавірусу
Вірус папіломи людини (ВПЛ) відноситься до сімейства паповірусов, підгрупі А. Це невеликий, термостабільний збудник, добре виживає в зовнішньому середовищі і переносить термічну обробку. Він позбавлений суперкапсиду, а його капсид (оболонка, що захищає вірусний геном від зовнішніх впливів) складається з 72 капсомеров. Вірус повільно розмножується і не виявляється в крові.
 Папіломавірус є етіотропним збудником, тобто він здатний вражати багатошаровий плоский ороговеваюшій і незроговілий епітелій (шкіру і слизові), а також циліндричний епітелій, що вистилає легкі, цервікальний канал і простату.
Папіломавірус є етіотропним збудником, тобто він здатний вражати багатошаровий плоский ороговеваюшій і незроговілий епітелій (шкіру і слизові), а також циліндричний епітелій, що вистилає легкі, цервікальний канал і простату.
Проникаючи в організм свого господаря, вірус, поширюючись через кровотік, фіксується на клітинах епітелію, впроваджується в ДНК і змушує їх працювати по-іншому. Інфікована вірусом клітина інтенсивно росте і ділиться, і, як результат, через деякий час на ураженій ділянці з'являється характерне розростання.
На даний момент наука в своєму розпорядженні дані про понад 120 серотипу вірусу, 35 з яких вражають покривний епітелій і слизові оболонки. Деякі серотипи ВПЛ можуть викликати розвиток онкопатологій. Залежно від здатності провокувати ракове захворювання вони діляться на 2 основні групи: ВПЛ низького і високого онкогенного ризику.
Примітка: онкогенність - це здатність папіломавірусу викликати переродження інфікованого пласта базального епітелію в рак.
6, 11, 42-44 і 73 типи ВПЛ вважаються вірусами низького онкогенного ризику. А 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 - це типи папіломавірусу, які прийнято вважати небезпечними, тобто, за певних умов вони здатні спровокувати розвиток злоякісного процесу . Найбільш несприятливими, на думку фахівців, є 16 і 18 типи, що викликають плоскоклітинний рак і аденокарціоному.
Фактори ризику, що провокують розвиток ПВІ
На першому місці, на думку фахівців, знаходяться особливості сексуальної поведінки і сексуальна орієнтація людини. Сюди відносять раннє статеве життя, часту зміну сексуальних партнерів, нехтування до засобів індивідуального захисту. Разом з тим багато авторів стверджують, що практично завжди ПВІ асоціюється з ЗПСШ (трихомоніаз, хламідіоз, міко-та уреоплазмозом, а також з генітальним герпесом).
Найчастіше захворювання виявляється у молодому віці (в період від 18 до 30 років). Однак у цей же час може статися самоизлечение (феномен елімінації), що досягає 70%. Разом з тим озлокачествление ПВІ найчастіше відбувається в 45-50-річному віці.
Слід зазначити, що у одного пацієнта одночасно може виявлятися не один, а кілька типів вірусу папіломи людини, а також дане захворювання схильне до рецидивів.
Шляхи передачі папіломавірусу
ВПЛ - це інфекційний агент, який вражає і трансформує базальні клітини епідермісу. Як наслідок, вони починають ділитися, утворюючи сосочковий поліп, або папілом (Papillaв перекладі з латинської означає сосок, oma в перекладі з грецького - пухлина).
Передача інфекції відбувається при контакті з зараженими людьми або тваринами, у яких є явні ознаки захворювання, а також з вірусоносіями, що не мають клінічних проявів хвороби.

Вхідними воротами для проникнення інфекції служать різні мікротравми шкіри. Зараження найчастіше відбувається в місцях найбільшого скупчення людей, особливо там, де повітря досить вологий (в спортзалах, лазнях і басейнах).
Також дуже часто страждають від папіломавірусної інфекції люди, які займаються обробленням м'яса, птиці та риби (бородавки м'ясників).
Гострі кондиломи, які в народі називаються статевими бородавками, передаються при традиційному статевому контакті, а також при оральному або анальному сексі.
Інфікування новонароджених може статися під час проходження через родові шляхи зараженої матері. Разом з тим є дані про внутрішньоутробний ураженні вірусом, яке доведено народженням заражених дітей шляхом кесаревого розтину.
Також не виключений повітряно-крапельний шлях передачі інфекції від пацієнта до медперсоналу під час проведення хірургічного втручання (лазерної вапоризації або радіохвильової коагуляції).
Разом з тим в клінічній практиці зустрічається і інший вид поширення ВПЛ - самозараження (аутоінокуляція). Так, після епіляції або гоління можуть виникнути плоскі бородавки на підборідді, щоках або на гомілках, а у людей, що гризуть нігті, дуже часто з'являються бородавки в околоногтевой області.
Етапи інфекційного процесу
- Первинне зараження.
- Персистенція (здатність до тривалого виживання) вірусного генома поза хромосом з продукцією вірусних частинок.
- Інтеграція (взаємопроникнення) вірусної ДНК в геном клітини хазяїна.
- Мутації в клітинної ДНК, які викликають нестабільність генома.
- Вбудовування вірусної ДНК в «хазяйську» хромосому.
- Виникнення клону клітин з мутував ДНК і формування пухлини.
Наукою доведено, що папіломавірусна інфекція може існувати в організмі в двох формах:
У першому випадку вірус живе і розмножується, проте його ДНК не вбудовується в клітинний геном господаря.
У другому випадку слідом за інфікуванням і проникненням в клітку господаря вірусна ДНК вбудовується в клітинний геном, і, як наслідок, запускає пухлинний процес.
Разом з тим багато авторів стверджують, що для ракового переродження клітин недостатньо одного інфікування базального епітелію.
Інфекції, спричинені папіломавірус (від бородавки до раку)
ВПЛ може вибірково вражати базальний епітелій шкірних і слизових покривів, викликаючи виникнення бородавок, гострокінцевих кондилом та інших характерних доброякісних і злоякісних формувань. Разом з тим дуже часто інфекційний процес може протікати в безсимптомній формі.
До недавнього часу папіломавірусна інфекція ставилася до доброякісних захворювань. Однак на сьогоднішній день її вважають однією з найбільш серйозних патологій, що передаються статевим шляхом.
Найчастіше розвиток патологічного процесу обумовлюють неонкогенні типи вірусу, і виникли в даному випадку шкірні новоутворення, швидше за сприймаються як косметичний дефект. Однак при інфікуванні людини вірусом папіломи 16, 18, 31, 33, 35, 39, 45, 52, 55, 56 і 58 типів, може розвинутися помірна або важка дисплазія шийки матки, неінвазивний і інвазивний рак жіночих внутрішніх статевих органів (вульви, піхви , шийки матки), прямої кишки і статевого члена.
Симптоми і форми ВПЛ
При розвитку папіломавірусної інфекції інкубаційний період найчастіше триває 2-3 місяці. Однак в деяких випадках він може скорочуватися або збільшуватися. Разом з тим ВПЛ здатний перебувати в організмі людини з самого його народження, але через високу стійкості імунної системи людина багато хто не підозрюють про його існування, і тільки при зниженні імунітету вірус може себе проявити.
За статистикою, папіломавірусом заражено понад 85% населення земної кулі, в зв'язку з чим, його наявність в організмі більш очікувано, ніж відсутність.

При проникненні вірусу в організм, він може вести себе по-різному, тобто проявлятися у вигляді різних видів доброякісних формувань на шкірних покривах і слизових оболонках. Саме тому в клінічній практиці розглядається кілька форм ПВІ:
- Клінічна, або манифестная форма. Вона розвивається при транзиторних порушеннях клітинної ланки імунітету (наприклад, при вагітності), у ВІЛ-інфікованих пацієнтів і в осіб з генетично обмеженим специфічним ВПЛ-імунітетом.
- Субклінічна форма папилломатоза виявляється у імунокомпетентних осіб.
- Прихована, або латентна форма, що протікає при повній відсутності симптоматики, спостерігається при проникненні вірусної ДНК в клітинний геном.
причини папіломавірусу
Основною причиною є безпосереднє зараження даним типів вірусу, який відноситься до ДНК-і має високий тропізм до епітелію клітин шкірного покриву і слизових оболонок.Молекула ДНК розташовується у вигляді кільця і представлена двома спірально скрученими нитками. Середній розмір віріона становить не більше 55 нанометрів. У складі вірусу немає захисної оболонки, проте, це не заважає йому тривалий час зберігатися на оточуючих людини предметах, а також в повітрі, у воді.
Папіломавірус людини володіє тканинної специфічністю, внаслідок чого здатний вражати тільки певні види тканин.
Однією з найважливіших особливостей вірусу є таке його властивість, як онкогенність. Розрізняють низькоонкогенні варіанти, високоонкогенні і варіанти вірусу среднеонкогенние. Всі ці три поділу грунтуються на здатності мікроорганізму викликати мутації в слабости клітинах, що призводять до виникнення онкологічних станів.
Все онкогенні типи розрізняють по цифровому значенню. Віруси з низьким ризиком можливого формування онкопатологій при зараженні - це типи 42, 43, 44, 6 і 11, а також 73. Найнебезпечнішими в плані розвитку раку - це 18 і 16 тип. Як правило, саме цим видам мікроорганізмів відводиться головна роль у виникненні таких захворювань, як аденокарцинома і плоскоклітинний рак шийки матки. Встановлено, що при зараженні 18 типом частіше формується саме аденокарцинома, а в разі діагностування 16 типу - плоскоклітинний рак. Також виділяють ще й групу із середнім ризиком по можливості настання розвитку онкопатології - це типи 51 і 52, 56 і 58, 59, 66 і 68, а також 39 і 45, 35, 33 і 31. При зараженні ними в разі настання певних сприятливих для цього умов також вірогідний розвиток раку.
Механізми зараження обмежуються встановленим статевим шляхом, побутовим шляхом. Також висока ймовірність захворювання плода при проходженні через родові шляхи. Не виключена і можливість внутрішньоутробного інфікування, а також повітряно-крапельний шлях передачі.
Важливим етапом в процесі інфікування є наявність тісного контакту папіломавірусу зі слизовими оболонками, а також шкірним покривом. Збільшується ризик захворювання в разі присутності на шкірі або слизових мікротравм або пошкоджень.
Найчастіше папіломавірус передається при традиційному статевому контакті, а також під час анального або орального контакту. Важливо пам'ятати, що необов'язково наявність видимих змін слизових або прояв взагалі будь-яких симптомів хвороби. Інфекція може довго існувати в організмі роками ніяк взагалі себе не проявляючи, тобто людина може бути просто її носієм.
Високий ризик захворювання при відвідуванні громадських місць відпочинку, наприклад, басейн, лазня, при використанні одних предметів побуту.
Чи не заперечується і можливість зараження при проведенні гінекологічного огляду, проте, це можливо тільки в разі вживання не простерилізованих інструментів, а також у випадку використання не одноразових рукавичок.
Папіломавірус у дітей іноді може не проявляти себе тривалий час і лише при ослабленні імунних сил заявляє про себе. Для ураження даного контингенту характерно або внутрішньоутробне зараження, або під час пологів, або побутовий шлях передачі.
Патогенез існування папіломавірусу в організмі зараженого зводиться до проникнення вірусу, поширенню його по крові до клітин статевих органів, промежини. Після процесу проникнення в клітини починається активний вплив на ДНК, що запускає невластиві для неї механізми розподілу і збільшення в розмірах.
Симптоми і ознаки папіломавірусу
В основі всіх клінічних процесів лежить така особливість вірусу папіломи людини, як можливість реплицироваться лише в поверхневих шарах шкірного покриву. А ось при самому зараженні він впливає навіть на найглибші шари шкіри, приводячи до посиленого проліферативні процеси в клітинах, що в підсумку призводить до утворення розростань.
Як правило, папіломавірус може дуже довгий час існувати в організмі людей без проявів. Виходячи з цього, прийнято вважати, що період інкубації може тривати від 15 днів до декількох років. Спровокувати прояв будь-яких клінічних ознак інфекції може ослаблення імунної системи. Також можливе зараження відразу декількома видами папіломавірусу одночасно або поступово.
За отриманими даними, після максимально 1 року після зараження папіломавірусом наступає самолікування. Якщо цього не сталося, то діагностується хронічний перебіг, з можливими нерідкими рецидивами і поступовим підвищенням ризику формування мутаційних змін, що призводить до малігнізації.
У разі варіанта зараження папіломавірусом з високим ступенем онкогенности перебіг хвороби зазнає 4 стадії:
1. Стадія латентного перебігу, коли папіломавірус себе ніяк не проявляє клінічно, а встановити інфікування можливо тільки за допомогою методів лабораторного діагностування,
2. Протягом другої стадії визначаються симптоми захворювання у вигляді утворень,
3. В основі третьої стадії лежить повна перебудова слабости клітин, що має назву койлоцитоз,
4. При настанні четвертої стадії діагностуються мутаційні процеси в інвазованих клітинах з кінцевим формуванням онкопатології.
Серед основних ознак, що вказують на ураження організму людини папіломавірусом, прийнято виділяти формування бородавок, кондилом.
Папіломавірус у дітей проявляється формуванням вульгарних бородавок, які представляють собою папули тілесного кольору, частіше розташовані на кистях рук. Зазвичай вони формуються групами, схильні до зростання і потемніння.
При утворенні плоских бородавок також характерно їх групове розташування і локалізація частіше на обличчі, а також на шиї.
Підошовні бородавки розташовуються на підошві стопи, являють собою розростання кератотіческіх нашарувань, які нерідко можуть доставляти біль при ходьбі.
Також вірус здатний розмножуватися в області трахеї, гортані, бронхів з розвитком папилломатоза, який призводить до осиплості голосу, дисфонія. Нерідко папіломавірус у дітей при даній локалізації здатний приводити навіть до порушення процесів нормального акту дихання.
Такий діагноз, як верруціформная епідермодісплазія характеризується утворенням елементів плоского типу у вигляді гіперпігментірованних плям, які покриті лусочками. Дані плями утворюються частіше на грудях, спині, нерідко на обличчі і на шиї, а також на кінцівках.
Характерним симптомом розвитку папіломавірусу є утворення гострих кондилом. Вони являють собою своєрідні вирости, на зразок суцвіть цвітної капусти. Як правило, формуються в області геніталій. Нерідко гострі кондиломи можуть бути діагностовані і в куточках рота.
Улюблене місце локалізації кондилом у жінок - це великі, малі статеві губи, переддень піхви, а також область біля заднього проходу. У чоловіків ці елементи локалізуються частіше в області головки статевого члена, переважно в області крайньої плоті.
Ще одним клінічною ознакою зараження папіломавірусом є формування великої кількості папул в області аногенітальної зони. Даний вид захворювання носить назву хвороба Боуена або Боуенальний паппулёз.
Папіломавірус у жінок
Досить часто даний вид інфекції протікає латентно, тобто таємно. Жінка роками може і не здогадуватися про наявність захворювання, а проявитися воно може в результаті наступних провокуючих чинників:
1. Виснаження організму внаслідок постійних стресів, напружень психоемоційного характеру, фізичної перевтоми,
2. Зниження імунітету людського організму, яке може виникати через перенесеної вірусної інфекції, загострення наявного хронічного захворювання,
3.Різні втручання оперативного характеру у жінок, наприклад, постановка спіралі, аборт,
4. Наступ вагітності.
До того ж всі наведені вище фактори здатні викликати процес рецидиву папіломавірусу людини.
Поряд з такими безпечними і досить широко відомими і поширеними клінічними проявами, папіломавірус людини може сприяти розвитку лейкоплакії шийки матки, аденокарциноми шийки матки, цервикальним внутрішньоепітеліальним неоплазією, а також значної кількості інших проявів. Найчастіше більшість перерахованих вище захворювань проявляє себе в період настання менопаузи.
Найчастіше у жінок діагностують ураження статевих органів у вигляді генітальних кондилом. Часом вони можуть досягати значних розмірів, закривати вхід у піхву, займати всю область промежини. Будь-яких больових відчуттів ці освіти не викликають, проте, у випадках приєднання вторинних інфекцій бактеріального типу це стає можливим. Жінки скаржаться на появу виділень, свербіння.
В основі латентного перебігу лежить можливість папіломавірусу перебувати в клітинах статевих органів в інтегрованій формі. При настанні факторів, що сприяють активації вірусних частинок, запускається процес їх реплікації, і заражені клітини набувають кілька нехарактерну для себе форму і будову. Вони отримали назву койлоцітов, так як виглядають порожніми.
Однак нерідко встановити наявність клінічних проявів у жінок при зовнішньому огляді не вдається, тому що одним з улюблених місць локалізації вірусу і його проявів є шийка матки жінки. Виявити наявність на ній ознак ураження організму папіломавірусом можна лише кольпоскопически.
При плануванні вагітності завжди рекомендується жінкам пройти попереднє обстеження на предмет зараження папіломавірусом. Загрозу для здоров'я майбутньої дитини є лише типи 6 і 11, які здатні викликати респіраторний папіломатоз при проходженні плода через родові шляхи. Також не виключається можливість зараження цими вірусами і внутрішньоутробно.
Папіломавірус у чоловіків
У чоловіків папіломавірус також може протікати і приховано, і з відповідними проявами. Період інкубації може тривати від 1 місяця і до багатьох років, що ускладнює процес встановлення моменту зараження.
Провокуючі фактори для виникнення клінічних проявів папіломавірусу у чоловіків представлені:
- перенесеними бактеріальними або вірусними захворюваннями будь-якої етіології, які здатні знизити імунітет,
- постійні перевтоми і стреси,
- загострення наявних хронічних патологій будь-якої локалізації,
- надмірне зловживання алкоголем, а також куріння,
- супутнє зараження різними інфекціями, якими можна заразитися статевим шляхом.
Скарги, які можуть пред'являти чоловіки при розвитку у них даного захворювання, наступні:
- поява відчуття печіння при сечовипусканні,
- дискомфорт у вигляді болів при статевому акті,
- виникнення рясних виділень,
- наявність змін в області слизової оболонки або шкірного покриву статевого органу.
Розташування у чоловіків клінічних проявів у вигляді кондилом, наступне: головка статевого члена, мошонка, область зовнішнього отвору сечовипускального каналу, крайня плоть. Аногенітальну область також може страждати і у чоловіків, що може вказувати на різноманітні інтимні переваги.
Також у чоловіків досить часто розвиваються не тільки кондиломи, але і бородавки, які можуть розташовуватися на стопах, долонях, шиї, обличчі.
Частіше, ніж у жіночої статі, у чоловіків можна діагностувати таку патологію, як хвороба Боуена, яка проявляється великою кількістю висипань в області анальної зони.
Нерідко виявляють у чоловіків і поразки специфічними виростами гортані, яке носить назву рецидивний папилломатоз. Часто воно може ускладнюватися поширенням протягом усього респіраторного тракту з настанням порушень в роботі органів дихання і навіть розвитком бронхоспазму.
У процесі проведених досліджень встановлено, що збудник папіломавірусу у чоловіків може провокувати виникнення таких небезпечних хвороб, як рак статевого члена, а також навіть рак сечового міхура. Однак це можливо тільки лише при зараженні високоонкогенними типами вірусу, а також в разі присутності комплексу сприятливих для цього факторів.
У чоловіків розвиток даної патології є досить неприємний косметичний дефект, особливо якщо захворювання проявляється утворенням кондилом. Кондиломи нерідко травмуються, внаслідок чого кровоточать. Це все сприяє приєднанню і подальшому розвитку різних запальних процесів в області статевих органів, що нерідко призводить до порушення репродуктивної функції, доходячи аж до безпліддя, імпотенції.
Препарати від папіломавірусу при лікуванні чоловіків призначаються точно такі ж, як і при лікуванні жінок. Різниця тільки в призначається формі лікарського препарату.
типи папіломавірусу
В даний час папіломавірус вивчений досить добре, що полегшує процес його діагностування, а також лікування. Відомо більше ста його видів, серед яких існують мікроорганізми, які провокують формування тільки кондилом на статевих органах осіб обох статей. Також виявлено типи вірусу, які можуть провокувати формування злоякісних утворень, для профілактики чого і винайдена вакцина від папіломавірусу. Відомі й види, які зовсім нешкідливі для чоловіків і жінок і навіть не викликають ніяких утворень на тілі людини.
Всі вивчені типи папіломавірусу позначаються відповідними цифрами:
- Папилломавирус тип 1, 2, 3, 4 сприяє утворенню на тілі дорослих і дітей підошовних бородавок, які чимось нагадують мозолі і здатні самостійно редукувати,
- Плоскі бородавки формуються на тілі людини в процесі зараження такими типами папіломавірусу, як 28, 10, 49,
- Вульгарні бородавки утворюються через інфікування папіломавірусом 27 типу,
- Гострі кондиломи, а також папіломи на тілі людини утворюються при зараженні такими типами, як 31, 35, 33, 18, 16, 11, 6 і 13,
Найбільш небезпечними вважаються такі типи, як 67, 68, 70 і 69, 30, 40, 52 і 58, 39 і 55, 57 і 59, 42 і 43.
Важливим моментом при визначенні наявності в організмі папіломавірусу вважається саме ризик виникнення різних онкологічних хвороб. Однак в разі їх виявлення не варто вдаватися в паніку, так як ризик розвитку раку при зараженні цими типами папіломавірусу не є 100%.
До типів папіломавірусу з низьким ризиком по онкогенности належать 44, 43, 42, а також 6 і 11. Це означає, що вони можуть провокувати мутації в клітинах, однак, не завжди.
Абсолютно безпечні типи - це з 1 по 3 і 5, які здатні викликати різні зміни шкірного покриву, проте, спровокувати утворення ракових клітин не можуть.
У разі визначення наявності інфікування такими типами, як 70, 45, 39, 68, 58 і 56, 16, 33 і 35, 18 і 31 потрібно бути насторожі, так як вони можуть викликати онкогенні мутації в клітинах і в підсумку привести до раку. У даній ситуації консультація онколога з проведенням ретельного огляду обов'язкова. Найнебезпечнішими вважаються 18, а також 16 тип. Саме їх найчастіше виділяють у хворих на онкологію.
До того ж прийнято розділяти папіломавірус в залежності від типів викликаються змін на шкірному покриві - бородавки, плоскі і загострені кондиломи. Бородавки - це екзофітні розростання, які найчастіше виявляють на підошвах.Плоскі кондиломи найбільше небезпечні і саме вони можуть викликати онкологічні переродження. Гострі кондиломи - це утворення тілесного кольору у вигляді довгих наростів. Часто вони можуть розростатися до великих розмірів і займати значні площі шкірного покриву і слизових оболонок.
Діагностика та аналіз на папіломавірус
Папіломавірус досить добре досліджений, що позитивно позначається на проведенні його діагностування, виявленні в організмі людини, а також призначення вірною терапії. Потрібно відзначити, що визначення вірусу проводять різні медичні фахівці. Але важливим залишається проведення профілактичних обстежень серед населення для своєчасного встановлення інфікування, особливо онкогенними типами вірусів, спостереження за ними.
Існує перелік осіб, яким рекомендовано обов'язково проходити медичний огляд і здачу відповідних аналізів хоча б 1 раз на рік:
- Особи жіночої статі, у яких визначена будь-яка патологія з боку шийки матки в незалежності від етіології та патогенезу, а також перебігу,
- Жінки і чоловіки, які стосуються інтимно активним, в незалежності від їх віку,
- Рекомендується проведення попереднього обстеження не тільки жінкам, а й чоловікам в разі планування вагітності,
- Важливо проходити обстеження на папіломавірус при виявленні в організмі зараження інфекціями, які передаються статевим шляхом, а також при діагностуванні ВІЛ-інфекції,
- Наявність будь-яких виростів або утворень в ротовій порожнині, а також в області геніталій.
Слід зазначити, що діагностика папіломавірусу не належить до складних, нерідко вірус виявляється абсолютно випадково.
Одночасно з проведенням дослідження на даний вірус обов'язково обстежити людину на можливе зараження гепатитами, сифілісом і ВІЛ-інфекцією.
Розглянемо діагностування папіломавірусу поетапно:
1. Спочатку проводиться огляд лікарем пацієнта і збір анамнезу у вигляді наявних скарг. При виявленні під час огляду сформованих конділоматозних утворень не можна однозначно виставляти діагноз папіломавірус. При розташуванні утворень на зовнішніх статевих органах у жінок, а також на статевому члені у чоловіків важливо уважно провести огляд жінки в дзеркалах, а чоловікам рекомендувати обстеження з оглядом уретроскопіческі.
2. Проведення цитологічного дослідження є другим етапом для діагностування папіломавірусу. Однак слід зазначити, що при проведенні даного методу не останню роль відіграє методика забору матеріалу, процес його приготування і інтерпретування. Часто в цьому дослідженні вдається визначити вірус з низьким онкогенних ризиком, який може призводити до різних дисплазія.
3. кольпоскопічного метод обстеження трохи більш поглиблений, але не на 100% достовірний. Тільки при присутності грубих ознак лейкоплакії можна виставляти можливе носійство папіломавірусу. Також дуже важливим є досвід медичного працівника, який проводить дану методику, а також інтерпретування. Насторожувати має виявлення зон трансформації, пунктаціі.
4. Наступний метод - це проведення біопсії, який вважається досить високо достовірним в діагностуванні захворювання. В його основі лежить взяття на дослідження тканини з патологічного вогнища.
5. При піддав тканини гістологічного обстеження вдається виявити варіант присутності зараження вірусом. Гістологія тканин грунтується на виявленні так званих клітин-койлоцітов. Койлоцити містять великі ядра, базофільні, зовні покриті світлим обідком, який робить ці клітини як ніби порожніми.
6. Найбільш точним аналізом для визначення можливості інфікування папіломавірусом вважається Полімеразна Ланцюгова Реакція або ПЛР.Вона грунтується на безпосередньому визначенні вірусної ДНК в крові передбачуваного хворого. Також в якості досліджуваного біологічного матеріалу може використовуватися не тільки кров, але і сеча, а також слина. Слід пам'ятати, що не виключаються варіанти і гіпердіагностики.
7. У більшості країн світу застосовують спеціальний скринінговий тест або Digene-тест, який відрізняється високою точністю і специфічністю щодо визначення типу вірусу. Однак важливо поєднувати проведення цієї методики з цитологічним дослідженням.
лікування папіломавірусу
Так як в основі етіології захворювання лежить інфікування вірусом, то і препарати від папіломавірусу, що застосовуються для його лікування відносяться до противірусних та імуномодулюючих.
Якщо виявляється лише носійство даного типу вірусу і ніяких клінічних проявів під час обстеження і огляду не виявляється, то можна не проводити ніякого специфічного лікування. Виняток стосується лише імунологічних препаратів, які здатні підняти імунітет і запобігти настанню прояви хвороби.
У разі наявності кондилом, генітальних бородавок, часто вдаються до наступних методів їх лікування:
- Хірургічне видалення під місцевим знеболенням застосовується лише при великих площах поразок,
- Застосування лазера, який призводить до руйнування утворень. Не виключено формування рубців,
- Застосування радіохірургічного методу, який грунтується на безконтактному видаленні,
- Електрокоагуляція є кілька болючий метод видалення кондилом,
- Криодеструкция грунтується на застосуванні рідкого азоту і характеризується відносно рідко розвиваються рецидивами,
- В основі хімічної коагуляції використовують всілякі спеціальні розчини, які важливо дуже точно нанести на освіту. Недоліком методу є його тривалість.
Перед проведенням процедури видалення рекомендується за кілька днів розпочати проведення курсу иммуностимуляции.
До противірусних препаратів, найчастіше призначається при терапії даної патології, відноситься Віферон, Генферон і багато інших.
Прогноз, як правило, сприятливий. Не виключаються і досить часто реєструються рецидиви. Однак відомі випадки зникнення вірусу з організму людини без проведення будь-якого лікування.
Одне з перших місць в попередженні захворювання є щеплення від папіломавірусу. Застосовувана вакцина від папіломавірусу є не живою, внаслідок чого досить добре переноситься. Вакцина від папіломавірусу вводиться від таких типів, як 16 і 18, 11 і 6, так як ці види вірусів вважаються найнебезпечнішими в плані розвитку онкології.
Однак щеплення від папіломавірусу не може забезпечити лікування, вона лише представляє собою метод профілактики розвитку хвороби.
Вакцинація проводиться за певною схемою: між першим щепленням і другий має пройти не більше 60 днів, а між другим і третім - 4 місяці. Призначати дану вакцину не рекомендується під час вагітності. Повний курс вакцинації важливо встигнути провести протягом одного року. Також рекомендовано призначати її до початку статевого життя і при відсутності будь-яких загострень хронічних хвороб (або гострих). Відповідно до рекомендацій найкраще вводити вакцину у віці від 9 до 17 років, в крайньому випадку до 26 років.
Папіломавірус - який лікар допоможе? При підозрі на зараження будь-яким типом даного вірусу слід звернутися до такого лікаря як інфекціоніст.
Як передається і як лікувати вірус папіломи людини?

Вірус папіломи людини (ВПЛ) - це група вірусів, що викликають різні хвороби у чоловіків і жінок - від кондилом до онкологічних пухлин. Вони виявляються приблизно у 70% жінок, а прояви інфекції, спровокованої ВПЛ, в тій чи іншій формі діагностуються у 50% інфікованих людей.
Як передається ВПЛ?
Вірус досить просто передається від інфікованої людини до здорової. Згідно з дослідженнями американських вчених, до 50 років носіями вірусу папіломи є вісім жінок з десяти.
Передається вірус наступними способами:
- Під час пологів. ВПЛ передається від інфікованої матері до дитини в процесі народження. У новонародженого розвиваються папіломи в області статевих органів, на слизовій горла і рота.
- Сексуальні контакти. Типи вірусу, що викликають розвиток кондилом, як правило, передаються статевим шляхом, через оральний і анальний секс.
- самозараження - під час видалення волосся вірус переноситься з однієї ділянки на іншу.
- Побутовий шлях зараження. Один з найбільш поширених способів зараження, саме тому вірус досить поширений. Ознака наявності ВПЛ - бородавки, гострі кондиломи, папіломи. Вірус стійкий до впливу різних зовнішніх факторів і може зберігатися тривалий час, наприклад, в душі і басейні. Їм можна заразитися навіть через незначне ушкодження шкірних покривів.

У більшості випадків ВПЛ ніяк себе не проявляє, оскільки імунітет людини здатний пригнічувати його активність. У разі якщо з яких-небудь причин імунна система дає збій, вірус відразу ж починає активізуватися.
За даними досліджень, лише 1-5% заражених спостерігають будь-які прояви захворювання. У решти інфікованих віруси знаходиться в організмі в безсимптомній формі. Активізувавшись, вони збираються на шкірних покривах і слизовій оболонці, порушують відтворення клітин, і з'являються нарости, які вказують на наявність недуги.
Симптоми ВПЛ:
- бородавки являють собою жорсткі і круглі нарости, їх діаметр варіюється. Межі наростів чітко окреслені, але нерідко зустрічаються бородавки неправильної форми. У більшості випадків вони утворюються в місцях, де шкіра ушкоджується найсильніше: на руках, ліктях або колінах. Вони мають шорстку поверхню і бувають різного кольору.
- папілома - це подовжений наріст, який кріпиться до шкірних покривів за допомогою ніжки. Забарвлення папілом, як правило, не відрізняється від кольору шкіри, але в деяких випадках може бути коричневою. Утворюються папіломи переважно в пахвових западинах, в області обличчя, паху, у жінок - під молочними залозами. Вони стрімко збільшуються в розмірах, розростаються і можуть покрити собою значні ділянки шкіри.
- загострена кондилома - це м'які нарости на шкірі, прикріплені за допомогою ніжки. Вони, як і бородавки, мають шорстку поверхню. Улюблені місця кондилом - це зовнішні статеві органи, область навколо анального отвору. Розмір і кількість кондилом збільшується досить стрімко, найчастіше вони розташовані гронами і трохи нагадують качани цвітної капусти.
Перші ознаки інфікування ВПЛ після сексуального контакту можуть з'явитися через кілька тижнів.
перебіг захворювання

Даний недуга має чотири стадії:
- латентний перебіг. Вірус знаходиться в організмі, але при цьому ніяким чином себе не проявляє і не викликає зміни в клітинах. На такій стадії його може виявити лише за допомогою аналізу ПЛР.
- Поява клінічних ознак. Вірус прискорює поділ клітин епідермісу. З'являються характерні нарости на шкірних покривах, які можна виявити методом ПЛР, а також гістології та цитології (визначається наявність в організмі гіперкератозу).
- Дисплазія. ДНК папіломавірусу починає взаємодіяти з ДНК клітин, що сприяє розвитку інтегрованої форми. Структура клітин вірусу змінюється, це явище називається - койлоцитоз. Для виявлення застосовуються всі перераховані вище методи діагностики, включаючи кольпоскопію.
- карцинома. Інтеграція вірусу сприяє мутації клітин, а також появі злоякісних клітин, що вказує на розвиток інвазивного раку.В даному випадку діагностика здійснюється на підставі клінічних проявів, включаючи всі перераховані раніше методи.
Специфіка течії ВПЛ у жінок
Інфекція нерідко проходить у прихованій формі, але іноді може викликати стрімкий розвиток генітальних папілом, які найчастіше спостерігаються у жінок 15-35 років.
Вірогідність захворювання конділоматоза у жінок досить висока і становить не менше 15%. Заразившись одного разу вірусом в молодості, жінка протягом багатьох років може навіть не знати про це. Однак при настанні менопаузи вірус може мутувати, і викликати зміни в клітинах статевих органів.
Основна небезпека розвитку хвороби, викликаної вірусами 16 типу і 18 типу, - розвиток раку шийки матки. Даний недуга знижує тривалість життя жінок в середньому на 25 років. З точки зору розвитку патології, небезпечним є тільки той вірус, який «спить» в організмі жінки більше року. Тому плановий огляд у лікаря-гінеколога може запобігти його негативні наслідки. Проходити обстеження на наявність ВПЛ доцільно, починаючи з 26-28 років.
Специфіка течії ВПЛ у чоловіків
У чоловіків найчастіше дана інфекція має приховану форму. У деяких випадках можуть розвиватися гострі кондиломи, які загрожують переродженням клітин у внутрішньоклітинну неоплаз (злоякісну) пеніса і анального отвору. Крім цього, у чоловіків може розвинутися рак статевого члена. Крім змін в області геніталій, можлива поява папилломатоза гортані і рота в поворотній формі.
Специфіка течії ВПЛ у дітей
Шкірні бородавки виявляються приблизно у 12% школярів. Серед усіх захворювань шкірних покривів у дітей вони найпоширеніші. Також у дітей може виникати папилломатоз гортані, який проявляється осиплостью голосу, в окремих випадках голос повністю втрачається.
Крім цього, у дітей погіршується функція дихання, під час активної діяльності спостерігається задишка. У важких випадках можливі спазми гортані аж до задухи, що загрожує незворотними наслідками.
Діагностика здійснюється за допомогою огляду пацієнта. Захворювання лікують за допомогою хірургічного втручання. Сьогодні в медицині немає жодного неоперативного методу лікування цієї недуги у дітей і дорослих.
Хорошою альтернативою служить тільки лазерне видалення папілом, але такий спосіб лише збільшує ймовірність малігнізації. Навіть якщо у малюка після видалення папіломи з'явилися нові, з віком вони самостійно проходять.
Після операції дитині вводять одну дозу стероїдного препарату, що запобігає набряк. Також в післяопераційний період, щоб уникнути інфікування рани призначають антибіотики, препарати естрогени і миш'як. Вживання метіоніну протягом місяця під час реабілітації допомагає уникнути рецидиву захворювання.
ВПЛ і вагітність

Нерідко фахівці лякають майбутніх мам страшними наслідками вагітності, яка розвивається на тлі ВПЛ. Однак сьогодні медицині невідомі випадки, коли папіломавірус становить загрозу вагітній жінці або плоду, що розвивається.
Вагітну жінку повинні насторожити тільки виявлені у неї генітальні або анальні кондиломи, які спровоковані вірусами типів 6 або 11. Оскільки існує ймовірність того, що цей вірус може передатися дитині в процесі пологів і спровокувати респіраторний папіломатоз.
У цьому випадку фахівці не впевнені, яким точно шляхом вірус передається вірус від жінки до плоду: через плаценту, під час пологів або в післяпологовий період. На цій підставі немає гарантії того, що розродження за допомогою кесаревого розтину вбереже дитину від зараження. Тому наявність у вагітної жінки ВПЛ 6 або 11 не є показанням для призначення кесаревого розтину.
Такий спосіб розродження призначається тільки тоді, коли кондиломи можуть перешкодити народженню плода або їх наявність загрожує важким кровотечею жінці.
У будь-якому випадку жінка, яка готуватися стати матір'ю, повинна знати про ризик розвитку респіраторного папіломатозу у дитини. Будь-які інші типи папилломавирусов не є небезпечними для перебігу вагітності і дитини.
Щеплення від ВПЛ

За статистикою, через два роки після початку інтимних стосунків до 70% жінок заражаються ВПЛ. Навіть при одному сексуальному партнері 20% жінок є носіями папілома-вірусу. Після початку сексуальних відносин жінка повинна проходити щорічно гінекологічне обстеження, що включає мазки на онкоцитологию, біопсію і ВПЛ-тести.
Одна з останніх розробок в області імунології - вакцина для профілактики інфекцій, спровокованих ВПЛ. Розробка різних видів вакцин, спрямованих на протистояння ВПЛ, почалася ще в 80-х роках. Початкові дані клінічних досліджень послужили базою для проведення обстежень жінок і дітей різних вікових груп.
За минулий час відзначені успіхи в удосконаленні щеплення від вірусу, отримані докази їх високу ефективність та безпечність. В даний час розроблено 3 види вакцин.
У Росії поки зареєстрована єдина вакцина Гардасил, яка спрямована проти чотирьох типів ВПЛ (11, 6, 16, 18). Вакцина призначена для жінок до 26 років і дітей, починаючи з 8 років. У разі вакцинації жінок захист формується лише від тих типів інфекцій, якими жінка ще не була інфікована.
Вірус папіломи людини - основні симптоми:
- почервоніння шкіри
- Кожний зуд
- поява бородавок
- Освіта кондилом
- Дискомфорт під час статевого акту
- Роздратування шкіри в області геніталій
Папіломавірусна інфекція (вірус папіломи людини, папіломавірус) - це захворювання онкогенного характеру, яке проявляється у вигляді сосочкових утворень (бородавок, кондилом) на шкірі людини або в області геніталій. Вірусу практично однаково схильні як чоловіки, так і жінки.
Варто відзначити, що інфекція такого типу може свідчити про утворення злоякісної пухлини. Сьогодні в медицині відомо більше 100 видів цього вірусу. Близько 30 з них вражають тільки жіночі статеві органи.
Близько 60% населення планети є потенційними носіями папіломавірусної інфекції. У більшості випадків вірус передається від хворої людини до здорової. Крім цього, провокуючими факторами є наступне:
- початок статевого життя в ранньому віці,
- незахищені статеві контакти, часта зміна статевих партнерів,
- хронічні запалення в області статевих органів, інфекційні захворювання сечостатевої системи,
- часті аборти,
- слабкий імунітет,
- зловживання алкоголем,
- недотримання правил особистої гігієни.
Як показує медична практика, в основній групі ризику жінки. Імовірність «дістати» таке захворювання досить висока у людей вікової групи 20-45 років. Тобто тих, хто веде активне статеве життя.
Загальна симптоматика
Симптоми такого типу інфекції залежать від того, що саме послужило провокуючим фактором. Єдиної клінічної картини недуга не має. Однак можна виділити такі симптоми:
- освіту бородавок,
- роздратування шкіри в області геніталій,
- дискомфорт під час статевого акту,
- почервоніння і частковий свербіж.
У той же час варто відзначити, що симптоми у вигляді подразнення шкіри і свербіння можуть свідчити і про іншому захворюванні. Тому займатися самолікуванням не варто ні в якому разі. При таких симптомах краще негайно звернутися до дерматолога.
Бородавки найчастіше проявляються в таких місцях:
- на шкірі долонь, підошві,
- в області статевих органів,
- в ротовій порожнині.
У більш важких випадках, такий тип інфекції може розвиватися в області шийки матки, сечового міхура і в піхві.Позбутися від бородавок можна тільки хірургічним методом. Папіломавірусна інфекція у жінок може привести до раку шийки матки. Що стосується чоловіків, то онкогенний фактор спостерігається набагато рідше.
Також варто відзначити, що на перших стадіях розвитку, недуга такого типу симптомів практично не подає. Саме це і призводить часто до онкогенних фактору ризику розвитку інфекції.
Зараження вірусом можливо тільки в тому випадку, якщо у здорової людини будуть мікротравми статевих органів. В такому випадку вірус папіломи проникає в організм здорової людини і починає розвиватися.
Інкубаційний період онкогенного типу вірусу може тривати від кількох місяців до кількох років, при цьому не подаючи жодних симптомів. Іншими словами, вже заражений людина може бути носієм і не підозрювати про це.
Вірус папіломи у чоловіків
Папіломавірусна інфекція у чоловіків може протікати без будь-яких симптомів. Варто відзначити і те, що в основній групі ризику чоловіки, які часто змінюють статевого партнера, мають незахищені статеві контакти.
Патологічні утворення локалізуються в таких місцях:
- на голівці і стовбурі статевого члена,
- на шкірі мошонки,
- в області промежини,
- на слизовій оболонці.
Такі асоціації можуть групуватися. Як правило, свербіння і інших неприємних відчуттів вони не викликають. Дуже рідко вони можуть супроводжуватися свербежем або палінням тільки під час статевого акту.
Вірус такого типу у чоловіків може приймати форму високої онкогенности. Це призводить до ракових захворювань статевих органів. Але, якщо почати лікування вчасно, то ризик виникнення онкогенних захворювань зводиться до мінімуму. Бородавки, які викликані вірусом ВПЛ, видаляються хірургічним методом або за допомогою спеціальних хімічних розчинів. Попутно призначають противірусні препарати. Тому на ранніх стадіях розвитку цього типу недуги у чоловіків, від нього можна позбутися повністю.

Що таке бородавка?
Бородавка - це найхарактерніший і частий симптом папіломавірусної інфекції. Вона являє собою щільне опукле утворення округлої форми з чітко окресленими кордонами, що досягає 1 см в діаметрі. Для бородавки характерна шорстка нерівна поверхня, а її колір може варіювати від бежевого до чорного. Найчастіше дані формування локалізуються на кистях рук, пальцях, ліктях і колінах. Слід зазначити, що вони легко травмуються.
Що таке папілома?
Папіломи - це м'які бородавки округлої форми, які можуть з'являтися на самих різних ділянках шкірного покриву (на обличчі, в роті, на руках і на ногах, під пахвами, в зоні декольте і на шиї, а також на статевих органах). Вони являють собою світло-коричневі, перлинні, білі або рожеві поодинокі округлі горбисті щільні формування на ніжці, і досягають у висоту 1 см. В той же час вони здатні швидко розростатися й займати значну площу шкірного покриву. Папіломи непогано піддаються лікуванню, а також з часом, в 20% випадків, вони здатні зникати самостійно. При цьому ризик розвитку злоякісної пухлини невисокий, і новоутворення, найімовірніше, залишається простим косметичним дефектом.
Що таке кондилома?
Кондилома - це доброякісне новоутворення на короткій ніжці, яке викликає ВПЛ 6 і 11 типу. На думку багатьох авторів, саме кондиломи здатні перероджуватися в ракові пухлини. Найчастіше вони локалізуються в урогенітальної області, біля рота або близько ануса. В цьому випадку сосочкові поліпи представлені у вигляді висипки, яка складається з безлічі елементів і має характерний властивістю до злиття. Дуже часто на слизовій оболонці статевих органів вона стає схожа на півнячий гребінь. Для даної форми патології, спровокованої ВПЛ, характерний стрімке зростання.Одне з його наслідків - виникнення пухлини Бушко-Левенштейна, що відрізняється величезними розмірами і здатної рости як назовні, так і всередину тканин.
Колір у кондилом коливається від червоного до брудно-коричневого, але, разом з тим, в області статевих органів ці формування можуть бути світлішими. На дотик вони м'якше і ніжніше, ніж папіломи і зовні нагадують безліч ворсинок, що зрослися біля основи.
У клінічній практиці зустрічається три різновиди кондилом: гострі, внутрішньоепітеліальні (з характерним ендофітний зростанням всередину) і плоскі. Всіх їх, на думку фахівців, слід невідкладно видаляти.
При виникненні сосочкових розростань між ними починає накопичуватися ексудат, їх поверхня зволожується, стає блискучою і болючою, а також може з'являтися неприємний запах, мацерація, інфільтрація і набряклість. Як правило, гострі кондиломи виникають в місцях найбільшого тертя і травмування, що відбуваються в процесі статевого контакту.
При більш глибокому ураженні сечівника у пацієнтів розвивається симптоматика уретриту (печіння, дискомфорт при сечовипусканні, болі в області зовнішніх статевих органів і внизу живота). У тому випадку, коли у хворих з'являються гігантські загострені кондиломи, вони призводять до повного руйнування тканин, дуже часто покривається виразками, що, в свою чергу, веде до розвитку вторинної інфекції.
Плоска кондилома є ледь помітний наріст, локалізований на стінках піхви або на шийці матки. Через свою непомітності плоскі кондиломи дуже погано діагностуються, але, разом з тим, провокують розвиток ряду неприємних симптомів. Це виникнення рясних вагінальних виділень, а також кров'яних виділень після сексуального контакту і свербіж в урогенітельного області.
У чоловіків дані формування можуть виникати на статевому члені і в сечівнику. Найчастіше вони не підносяться над шкірної поверхнею, а тому також практично непомітні, проте, здатні доставляти своєму власникові певний дискомфорт, печіння і свербіж.
При відсутності лікування плоскі кондиломи можуть переродитися в злоякісні пухлини, або спровокувати розвиток фімозу.
діагностика ПВІ
За останні роки медицина досягла значних успіхів в діагностиці ПВІ. Це стало можливим завдяки систематизації даних про ВПЛ і захворювань, з ним асоційованих, вивчення всіх існуючих шляхів зараження, багатьох механізмів патогенезу інфекційного процесу і стану імунної системи, а також можливих морфологічних змін.
Є кілька способів діагностики папіломавірусної інфекції, а також в даному випадку фахівці дотримуються загальноприйнятих алгоритмів:
- В обов'язковому порядку обстеження на ВПЛ підлягають сексуально-активні жінки і чоловіки.
- Також повинні бути обстежені на ВІЛ-інфіковані пацієнти та особи з симптомами захворювань, що передаються статевим шляхом.
- Люди, у яких доведено наявність факторів ризику ПВІ.
- Пацієнти з гострими папіломами в ротовій порожнині і в аногенітальний області.
- Хворі, які страждають різними патологіями шийки матки.
- Пари, які планують вагітність.
Детальніше про ВПЛ, його опис
ВПЛ заражено більше половини населення Землі. Частина з них є просто носіями захворювання, а у інших цей вірус проявляється як папилломатоза шкіри, слизових. Іноді це вірусне захворювання здатне бути збудником ракового переродження клітин.
ВПЛ є інфекцією з сімейства Papovaviridea, яка може інфікувати і змінювати клітини епітелію.
Це доброякісне новоутворення формується в будь-якій області тіла:
- шиї,
- під грудьми,
- на животі,
- особі,
- на геніталіях,
- в пахвових западинах,
- на слизових ротової, носової порожнинах, губах,
- на слизових внутрішніх органів.
 Ця інфекція відноситься до внутрішньоклітинних паразитів, які не здатні самостійно відтворюватися, і для цього користуються клітинами людського організму. Вірус впроваджує свою ДНК в хромосоми людини і так він паразитує досить довго. При зниженні імунітету можна спостерігати помітну активізацію цього захворювання. Цим фактом обумовлена необхідність лікування ВПЛ.
Ця інфекція відноситься до внутрішньоклітинних паразитів, які не здатні самостійно відтворюватися, і для цього користуються клітинами людського організму. Вірус впроваджує свою ДНК в хромосоми людини і так він паразитує досить довго. При зниженні імунітету можна спостерігати помітну активізацію цього захворювання. Цим фактом обумовлена необхідність лікування ВПЛ.
Розвиток цієї інфекції відбувається в клітинах організму, але існувати поза ним він теж може, але не довго. Перебуваючи в клітинах живого організму він викликає збій в їх розподілі.
Зверніть увагу! ВПЛ найпоширеніший вірус, який може передаватися як венеричне захворювання, статевим шляхом.
Причини захворювання, і як відбувається інфікування
Передача вірусу відбувається при контакті зі шкірою або слизовою хворої людини.
Зараження може статися:
- під час статевого контакту (в тому числі і через анальні і оральні види статевих контактів),
- при народженні. Від матері до новонародженої дитини, коли він проходить в процесі пологів через родові шляхи. Хвороба виявляється в перші роки, коли папіломи можуть проявитися в роті (ларингеальний папилломатоз) і на шкірі,
- при аутоинокуляции. Зараження здатне відбутися при простому відсутності правил особистої гігієни - при голінні або епіляції,
- побутовим шляхом. У зв'язку з тим, що такий вірус надзвичайно живучий, а у вологому середовищі - особливо, то є ризик підхопити його при користуванні громадськими місцями: сауни, басейни, туалети, лазні, спортзали. Вірус проникає через дрібні пошкодження шкіри.
Деяким видом вірусу можна захворіти навіть при рукостисканні. Якщо в сім'ї є той, хто є переносником вірусу, то ризик того, що інші члени сім'ї хворі їм - дуже високий. Цей вірус завжди дуже заразний.
Різні види вірусу можуть викликати або сприяти в розвитку захворювань:
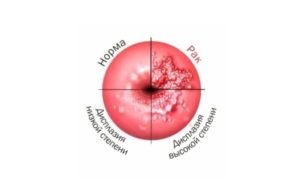 дисплазії шийки матки - 62%,
дисплазії шийки матки - 62%,- гострих кондилом сечових шляхів і статевих органів - приблизно в 50% випадків,
- преінвазивний і інвазивний рак шийки матки - 38%,
- також у 85% пацієнток з кондиломами статевих органів виявляються вогнища ВПЛ-інфекції піхви і шийки матки в різних формах.
Це дає підозри, що люди з ВПЛ статевих шляхів відносяться до групи онкоризику - у них можуть виникнути інтраепітеліальна карцинома шийки матки.
Фактори, що сприяють зараженню ВПЛ:
- зменшення загального імунітету через вплив різних канцерогенів,
- перевтома, присутність стресів різного характеру,
- збій в гормональному фоні,
- вагітність (через перебудову організму і зміни гормонального фону),
- наявність захворювань, які викликають порушення метаболізму і обміну речовин.
Якщо вірус потрапляє в здоровий організм, при хорошому імунітеті, то імунні клітини знищують його, і зараження не відбувається, повністю здоровій людині він нічим не загрожує.
Симптоми і специфіка протікання ВПЛ у чоловіків, жінок і дітей
Для того щоб подолати інфекцію на ранніх стадіях імунітет людини досить сильний. Найчастіше хвороба не розвивається і про наявність ВПЛ людина навіть не підозрює, так як зовнішні симптоми можуть і не проявлятися. Але через якийсь час (місяців або років) можуть виникнути деякі ознаки зараження ВПЛ.
Статистика говорить всього про 5-10% хворих, у яких присутня зовнішня симптоматика захворювання ВПЛ (Human papillomavirus). Хвороба протікає безсимптомно - основна маса хворих не має ознак захворювання. При активізації вірусу можуть виникати нарости різного виду, які говорять про присутність в організмі ВПЛ різних типів. Місця локалізації також говорять про тип вірусу. Наприклад, папіломи мають вигляд м'яких подовжених наростів (ниткоподібні бородавки), які кріпляться на ніжці, окрас може не відрізнятися від кольору шкіри, але буває і забарвленим.Можуть з'являтися палочкообразниє нарости, м'які на дотик рожевого кольору.
Місцями локалізації можуть бути пахвові западини, внутрішня сторона стегон, шия, пах, під молочними залозами, коли людина. Гострі кондиломи виглядають як нежорсткі висячі нарости, також прикріплені до шкіри за допомогою ніжки, основними місцями локалізації можуть бути зовнішні статеві органи і задній прохід. Бородавки бувають круглої форми і частіше розташовуються на кистях рук, ногах, колінах або ліктях.
У чоловіків перебіг захворювання буває прихованим, а можуть сформуватися генітальні папіломи (гострі), наявність яких провокує переродження клітин в злоякісну внутрішньоклітинну неоплаз пеніса або прямої кишки. Можливий папилломатоз гортані.
Важливо! Чоловіки частіше виступають як пасивні носії вірусу, який менш небезпечний для чоловіків, ніж для жінок - у них вірогідність виникнення онкології значно рідше.
 У жінок специфіка перебігу захворювання така, що розвиток захворювання здатне відбуватися і в прихованій формі, а буває викликає формування генітальних папілом. Заразившись вірусом, жінка може не спостерігати ніякої симптоматики аж до настання менопаузи, в цей час вірус може спровокувати озлокачествление клітин слизової статевих органів.
У жінок специфіка перебігу захворювання така, що розвиток захворювання здатне відбуватися і в прихованій формі, а буває викликає формування генітальних папілом. Заразившись вірусом, жінка може не спостерігати ніякої симптоматики аж до настання менопаузи, в цей час вірус може спровокувати озлокачествление клітин слизової статевих органів.
Запам'ятайте! Запобігти початок розвитку раку шийки матки, викликаного наявністю ВПЛ, допоможе регулярний огляд у лікаря. Так як зовні це захворювання може себе не проявляти.
У дітей під впливом вірусу можуть розвиватися бородавки на шкірі, папіломатоз гортані (зазвичай в хронічній поворотній формі). Папіломатоз гортані викликає проблеми з диханням, аж до синдрому задухи. Шкірні бородавки присутні у 12% школярів, це саме часто зустрічається дерматологічне захворювання у дітей.
Діагностика і до кого треба звернутися
Для діагностування папіломавірусу людини застосовують такі методи дослідження:
- особистий огляд пацієнта,
- аналіз крові,
- кольпоскопія,
- цитологія мазка - ПАП-тест,
- гістологія тканини,
- ПЛР - полімеразна ланцюгова реакція. Цей аналіз дозволяє не тільки дізнатися про наявність вірусу, а й визначити його тип. Але якщо аналіз позитивний, це не означає, що такий тип ВПЛ не пройде самостійно. Цей аналіз також визначає всі види папіломавірусу,
- уретроскопія,
- біопсія.
Якщо зовнішніх ознак у вигляді висипання немає, скарг у пацієнта немає, а присутність ДНК ВПЛ визначено тільки по аналізах - мова може йти від транзиторної вірусної інфекції (людина є носієм).
 Через те, що ВПЛ може бути причиною хвороб різних органів, то при його наявності звертаються до лікарів різних напрямків. При наявності бородавок на шкірі обличчя і тіла звертаються до дерматолога. При підошовних бородавках - до дерматолога або хірурга. При кондиломах у чоловіків - до уролога (хірурга), у жінок - до гінеколога (хірурга). Якщо кондиломи присутні в зоні анального отвору, то треба звернутися до проктолога. Якщо підозрюється бородавочной епідермодісплазія - то до дерматолога або онколога. Ларингеальний папилломатоз вимагає звернення до отоларинголога або хірурга, бовеноідний папулез - необхідно звернутися до уролога або венеролога.
Через те, що ВПЛ може бути причиною хвороб різних органів, то при його наявності звертаються до лікарів різних напрямків. При наявності бородавок на шкірі обличчя і тіла звертаються до дерматолога. При підошовних бородавках - до дерматолога або хірурга. При кондиломах у чоловіків - до уролога (хірурга), у жінок - до гінеколога (хірурга). Якщо кондиломи присутні в зоні анального отвору, то треба звернутися до проктолога. Якщо підозрюється бородавочной епідермодісплазія - то до дерматолога або онколога. Ларингеальний папилломатоз вимагає звернення до отоларинголога або хірурга, бовеноідний папулез - необхідно звернутися до уролога або венеролога.
Також потрібно диференціальна діагностика з такими захворюваннями, як мікропапілломатоз, вестибулярний папилломатоз - вони, на відміну від ВПЛ, лікування не вимагають, так як при схожості зовнішніх ознак є варіантом анатомічної норми. Розшифровка нормативних значень за аналізом крові буде показувати відсутність ВПЛ.
Так лікується повністю ВПЛ чи ні? На сьогоднішній день не відомий жоден противірусний препарат, здатний прибрати ВПЛ з організму.
Різні інтерферони - «Циклоферон», «Реаферон» та інші ліки цієї серії - тільки зменшують вже наявні кондиломи, але не зменшують частоту виникнення нових.
Головним способом лікування є видалення папілом. Основні методи видалення такі:
- хірургічний. Він виконується під місцевою анестезією,
- радіохірургічний. Радіохвильовим електродом зрізається пухлина, коагулируются судини. Після робиться антисептична пов'язка,
- лазерний. Цей метод є безконтактним і безкровним. На місці видалення залишається скоринка, під нею відбувається загоєння. Мінусом методу вважається високий ризик рецидиву захворювання, відносно висока ціна, і необхідність в шліфовці залишилися рубців,
- електрокоагуляція. За результатами та ефективності схожа на два попередні способи,
- кріокоагуляція. Повне видалення папілом відбувається після проведення декількох сеансів.
Хоча за допомогою цих способів і відбувається повне видалення зовнішніх проявів вірусу, це не вважається абсолютним позбавленням від інфекції, а лише відносним, тому що людина не перестає бути вірусоносієм, а через якийсь термін бородавки можуть виникнути знову.
 Універсального способу неоперативного лікування для всіх категорій пацієнтів (чоловіків, жінок і дітей) не існує. Альтернативою можна вважати лише лазерне видалення. Але при його застосуванні є ризик малігнізації (малігнізація) папілом. Після проведення операції пацієнтові призначають вливання однієї дози стероїдного препарату, який запобігає набряк, також призначають антибіотики, щоб уникнути інфікування рани, можуть прописати препарати миш'яку і естрогени. А використання метіоніну протягом місяця після оперативного втручання допомагає уникнути рецидиву захворювання.
Універсального способу неоперативного лікування для всіх категорій пацієнтів (чоловіків, жінок і дітей) не існує. Альтернативою можна вважати лише лазерне видалення. Але при його застосуванні є ризик малігнізації (малігнізація) папілом. Після проведення операції пацієнтові призначають вливання однієї дози стероїдного препарату, який запобігає набряк, також призначають антибіотики, щоб уникнути інфікування рани, можуть прописати препарати миш'яку і естрогени. А використання метіоніну протягом місяця після оперативного втручання допомагає уникнути рецидиву захворювання.
Під час терапії ВПЛ повністю слід припинити статеве життя до повного лікування, а також провести обстеження і, при необхідності - лікування, партнера.
Лікування в домашніх умовах і народні засоби
Крім традиційних методів лікування, використовую й інші, які офіційно визнані медициною, і які можна проводити в домашніх умовах:
- обробка бородавок саліциловою кислотою. Кожен день слід обробляти бородавки розчином кислоти (15-20%). Цей метод має один недолік - обробку слід проводити досить тривалий час,
- гліціррізіновая кислота (Епіген). Нею обробляють бородавки 5 днів поспіль з інтервалом в 4 години. Якщо ефект не досягнуто, продовжують лікування до повного позбавлення,
- обробка кремом «Іміквімод». Їм змазують бородавки тричі на тиждень. Але при застосуванні можна відчувати свербіж, можлива ерозія, почервоніння шкіри,
- ретиноїди у вигляді крему. Обробляють бородавки протягом - 12 тижнів. Його застосування також заборонено під час вагітності,
- блеомицин. Використовується як ін'єкція в осередок інфекції один раз в 7 днів, протягом трьох-чотирьох тижнів. Його застосування заборонено під час вагітності,
- ферезол. Їм припікають бородавки, папіломи і знищують патогенні мікроби. Обробляти бородавку треба постійно протягом години. Потім робиться перерва на тиждень і проводиться ще обробка. Якщо папілома НЕ відпадає, через 14 днів робиться ще одну обробка, і так не більше 4 процедур. Забороняється застосування при старечих бородавках і в педіатрії,
- солкодерм. Обробка їм проводиться тільки один раз, під час неї наноситься до 0,2 мл ліки, що обробляється поверхня не повинна бути більше 5 см,
- подофіллотоксін. Ця рідина використовується для припікання бородавок два рази в день 3 дні, потім роблять перерву на 4 дні і знову повторюють триденний курс. Тривалість лікування не повинна бути більше півтора місяців. При припікання статевих бородавок можливий розвиток баланопостит. Забороняється застосовувати під час вагітності та при годуванні груддю.

Якщо говорити про лікування чисто народними засобами, то тут велику популярність здобуло використання чистотілу. Його соком обробляють бородавку кілька разів в день.Коли вона потемніє, то темну шкіру видаляють і продовжують мазати далі, до повного видалення бородавки.
Іншим народним способом лікування бородавки є її обробка соком кульбаби двічі в день. Заячу капусту використовують як компрес на бородавки. Також можна використовувати для примочок суміш з часнику з маззю.
Зверніть увагу! Кількість народних методів лікування бородавок багато, але бажано застосовувати їх обережно і тільки після консультацій з фахівцем.
Відео по темі
Знайома порадила припікати бородавку соком чистотілу, але я побоялася - це ж отруйна рослина. Порадилася з лікарем, він сказав, що можна проводити таке лікування, але змащувати треба тільки саму бородавку і не потрапляти соком на нормальну шкіру. Через пару тижнів бородавка пройшла.
ВПЛ: лікування
Необхідно підкреслити, що видалення папілом не слід вважати повним лікуванням від папіломавірусної інфекції, так як в даному випадку людина не перестає бути вірусоносієм, тобто, протягом декількох років сосочкові поліпи можуть з'явитися знову. Саме тому з метою профілактики медики рекомендують проводити оздоровлення всього організму в цілому.
У тому випадку, коли у людини виявляється папіломавірус, лікування призначається не завжди, а тільки при необхідності, тобто, при наявності характерної симптоматики. Успіх в лікуванні ВПЛ досягається тільки тоді, коли пацієнтові буде призначена адекватна противірусна і імуномодулююча терапія. У клінічній практиці застосовується кілька методів видалення папілом і кондилом:
1. Кріодеструкція, або видалення новоутворень рідким азотом.
2. Лазерне лікування.
3. Радіохвильової метод.
Сьогодні більшість фахівців рекомендують своїм пацієнтам видаляти сосочкові поліпи за допомогою лазера або радіохвильового ножа. Дані методики забезпечують повну стерильність виконуваної процедури, а також дозволяють добитися максимального естетичного результату, тобто, після їх застосування на тілі пацієнтів не залишаються рубців і шрамів.
Що стосується процедури лазерного видалення формувань, то крім неперевершеною точності, лазерний промінь прекрасно дезінфікує рану, а також надає регенеруючу дію на шкіру, тобто, стимулює процеси загоєння. Це ідеальна методика, прекрасно себе зарекомендувала в гінекології при лікуванні папіломатозу зовнішніх статевих органів, а також з її допомогою видаляються шкірні та слизові новоутворення, спровоковані ВПЛ у чоловіків.
Найчастіше після видалення сосочкового поліпа посічений матеріал направляється в гістологічну лабораторію для проведення діагностичного дослідження.
4. Всім пацієнтам, підданою ліквідації папілом, показана іммуномоделірующіе терапія, що дозволяє закріпити отриманий результат. З її допомогою знижується активність вірусу, а також здійснюється профілактика виникнення нових проявів ВПЛ.
5. Дуже часто при лікуванні палломавірусной інфекції призначаються препарати інтерферону (кошти білкової природи, що підсилює імунний захист організму від вірусних інфекцій).
6. Непогано себе зарекомендувала озонотерапія. Це інноваційна методика, яка передбачає постановку озонових крапельниць, що зміцнюють імунітет і загальмовують вірусну активність. При цьому використовується насичений газом звичайний фізіологічний розчин, який зберігає свої властивості протягом 20 хвилин після насичення. Озонові крапельниці, що володіють противірусним ефектом, насичують тканини і органи киснем, відновлюють клітинний склад уражених тканин, видаляють токсини і покращують загальне самопочуття пацієнта. Після такого лікування всі прояви ПВІ зникають на 5, а то і на 10 років.
У тому випадку, коли проводиться лікування ВПЛ високого онкогенного ризику, пацієнт в обов'язковому порядку повинен проконсультуватися у онколога і пройти цитологічне обстеження.
7. Всім хворим після лікування призначаються препарати, що прискорюють загоєння шкірних покривів.
Примітка: тільки після рівного загоєння шкіри проведена терапія вважається успішною.
Лікування ПВІ аногенітальної зони
При виявленні в аногенітальний зоні плоских кондилом, в ході лікування проводяться наступні заходи:
Деструктивна втручання, спрямоване на знищення сосочкових поліпів і видалення зміненої ділянки епітелію,
Імуномодулююча та імуностимулюючі терапія,
Призначення противірусних препаратів, які впливають на реплікацію, транскрипцію і трансформацію вірусної ДНК,
Призначення цитотоксичних лікарських засобів, що ушкоджують або знищують розмножуються уражені вірусом клітини,

Симптоматичне лікування та лікування супутніх патологій.
Примітка: в даний час деякі фахівці проводять фотодинамічної терапії, що передбачає застосування фотосенсибилизаторов (світлочутливих речовин). Однак таке лікування в широкій практиці поки не знайшло свого застосування. Також існує ще одна методика, яка перебуває на стадії клінічних випробувань. Вона називається профілактичної і терапевтичної вакцинацією.
При виявленні екзофітних кондилом і при наявності типової клінічної картини папилломатоза пацієнтам призначається комбіноване лікування з подальшим видаленням новоутворень. За кілька днів до операції здійснюється лікування імуномодуляторами, інтерферонами та протипухлинними засобами. Однак слід зазначити, що цей спосіб, на думку більшості фахівців, не дає вираженого терапевтичного ефекту.
Разом з тим деякі пацієнти намагаються позбутися від сосочкових поліпів за допомогою хімічних препаратів. Хотілося б підкреслити, що така методика малоефективна, і вимагає багаторазового впливу, а також призводить до формування рубцевої тканини.
Субклінічні, тобто не видимі неозброєним оком прояви ПВІ лікуються так само, як і екзофітні форми, однак при цьому лікар повинен мати повне уявлення про обсяг уражених вірусом тканин. Інакше розумніше буде проводити динамічне спостереження і використання місцевої імунотерапії.
При латентній формі папіломавірусної інфекції лікування, як правило, не проводиться, так як в даному випадку дорога медикаментозна терапія виявляється неефективною, а ще, дуже часто протягом 1-2 років у вірусоносіїв відбувається самолікування (частіше у молодих жінок і чоловіків).
Разом з тим іноді латентна форма ПВІ (в10-15% випадків) переходить в субклиническую. Як правило, цьому сприяють деякі несприятливі чинники, а також інфекційно-запальні процеси, що розвиваються в аногенітальний області або в іншій зоні ураження. При ослабленні імунних сил організму і розвитку хронічних ендокринних захворювань ПВІ може перейти в маніфестну форму.
Найчастіше прогнози при даному захворюванні позитивні, проте, в деяких випадках після видалення сосочкових поліпів можуть відбуватися рецидиви, а також рецидиви, що переходять в злоякісних форми. Саме тому всім імуносупресивної особам протягом двох років рекомендовано динамічне спостереження, контроль імунного статусу, а також проведення регулярної кольпоскопії з подальшими цитологическими дослідженнями. У кожному конкретному випадку лікування ПВІ призначається індивідуально з урахуванням віку пацієнта, його імунного статусу, локалізації патологічного процесу, характеру змін в області цервікального каналу, а також супутніх урогенітальних інфекцій і соматичних хронічних патологій.
""
 дисплазії шийки матки - 62%,
дисплазії шийки матки - 62%,

