Викидень (спонтанний аборт) - це самовільне переривання вагітності в терміні до 22 тижнів. Відповідно, вони діляться на ранні та пізні. За динамікою відбувається розрізняють:
Розподіл на ці види досить умовно, вони можуть перетікати одна в одну. Наприклад, загрозливий аборт переходить в повний, а завмерла вагітність все-таки закінчується виходом плодового яйця.
Як часто переривається вагітність?
Вважають, що як мінімум 20% всіх зачать закінчуються спонтанним абортом. Цілком можливо, що ця цифра занижена. Адже багато жінок навіть не підозрюють про перерваласявагітності, коли це відбувається на 4 тижні, приймаючи її за запізнілі місячні. Відсоток таких подій збільшується з віком жінки.
- 80% всіх раптових абортів становлять втрати в 1 триместрі
- 90% втрат в першому триместрі і близько 30% у другому - наслідок випадкових хромосомних аномалій, які швидше за все більше не повторяться
- більше половини всіх жінок з загрозою викидня благополучно виношують вагітність до 40 тижнів
- у віці 40 жінка має 50% ризику спонтанного переривання вагітності.
Ймовірні причини переривання вагітності
 Порушення розвитку ембріона (хромосомні і генетичні поломки, каліцтва)
Порушення розвитку ембріона (хромосомні і генетичні поломки, каліцтва)- імунні збої
- Аномалії матки і її пухлини
- Шеечная недостатність
- гормональні причини
- інфекції матері
- Системні хвороби матері
- Отруєння, травми
- інше
На жаль, встановити точну причину такого події можливо далеко не завжди. З цим пов'язане більшість хвилювань батьків, які планують нову вагітність після невдачі.
імунні збої
Словосполучення «антифосфоліпідний синдром» в останні роки наводить страх на все жінок, хоч раз тратили свою вагітність. Саме цей діагноз марно намагаються знайти при мимовільному аборті до 12 тижнів, здаючи непотрібні аналізи.
АФС - синдром, при якому в організмі утворюються антитіла до власних білків. В результаті виникають тромбози, тромбоемболії при відсутності видимих причин викидня на ранніх термінах від 10 тижнів. Крім цього підвищений ризик затримки росту плода і важкої прееклампсії. Істинний АФС вимагає лікування протягом усіх наступних вагітностей.
Для діагностики синдрому крім виявлення антифосфоліпідних антитіл потрібні певні симптоми (незрозуміле невиношування вагітності, тромбози). Тому немає сенсу перевірятися на АФС при першій вагітності або після одноразової її втрати в ранні терміни.
Шеечная (істміко-цервікальна) недостатність
У другому триместрі в структурі мимовільних викиднів зростає роль шєєчной недостатності. При цьому шийка матки передчасно розм'якшується і коротшає, що веде до вилиття навколоплідних вод і початку родової діяльності. Причиною такого стану може бути травма при гінекологічних маніпуляціях, анатомічні особливості, часті штучні аборти. Найчастіше цей процес відбувається безсимптомно, лише зрідка можуть з'явитися виділення або болю. Тому абсолютно всім жінкам в терміні 19-21 тиждень потрібно проходити цервікометрію - вимірювання довжини шийки за допомогою інтравагінального датчика УЗД.
гормональні причини
Є деякі дані, що низький рівень прогестерону може бути причиною невиношування вагітності. Недостатність лютеїнової фази - це і є прояв дефіциту прогестерону. У реальності це стан буває рідше, ніж звучить діагноз. Часом НЛФ поєднується зі змінами яєчників, гіпофіза та інших ендокринних органів. Дуже часто низький прогестерон успішно поєднується з нормальною вагітністю.
Висока температура і сильна інтоксикація материнського організму може стимулювати скорочення матки і викликати переривання вагітності. Тому будь-яка інфекція потенційно небезпечна. Однак деякі хвороби особливо часто загрожують викиднем. Це краснуха, токсоплазмоз, лістеріоз, бруцельоз (див. Причини внутрішньоутробної інфекції у новонароджених). Інші інфекції не асоціюються з підвищенням частоти абортів. Важливо відзначити, що в разі повторення абортів роль інфекції різко знижується.
Системні хвороби матері
Існують захворювання, які не тільки ускладнюють перебіг вагітності, але можуть збільшувати частоту спонтанних абортів. До них відносяться:
- Цукровий діабет (з поганим контролем рівня глюкози)
- Хвороби щитовидної залози
- Порушення згортання крові
- аутоімунні захворювання
Отруєння і травми
Чітка зв'язок між токсичними речовинами і абортом не встановлена. Вважається, що робота з органічними розчинниками і наркотичними газами може спровокувати переривання вагітності. Такий же ефект надає куріння, великі дози алкоголю і наркотики.
Нещасні випадки з пошкодженням живота, а також операції на яєчниках і кишечнику можуть бути небезпечні при вагітності. Але ембріон в матці має хороший захист, тому більшість таких втручань закінчується благополучно.
Міфи про причини ранньої втрати вагітності
До 13 тижні переривання вагітності практично ніколи не пов'язано з наступними факторами:
- Політ на літаку
- Легка тупа травма живота
- Заняття спортом (адекватні)
- Один попередній викидень до 12 тижнів
- сексуальна активність
- стрес
Як розпізнати аборт?
Існує кілька основних симптомів викидня:
- Кровотеча різної інтенсивності
Виділення крові пояснюється часткової або повної відшаруванням хоріона (майбутньої плаценти). Якщо ця відшарування сталася в верхніх відділах матки, то кров може не виходити назовні, а утворювати ретрохоріальную гематому. При загрозливому аборті може бути легке кровомазання, що проходить самостійно і без наслідків, а при аборті в ходу кровотеча буває досить рясним.
Больові відчуття зазвичай локалізуються над лобком, можуть віддавати в пах, поперек і мати різну інтенсивність. Вони можуть носити постійний або переймоподібний характер. Важливо, що у більшості вагітних жінок протягом усіх 9 місяців можуть виникати різні неприємні і незвичні відчуття в районі живота, які ніяк не загрожують дитині. Всі сумніви про природу болю може розвіяти лікар жіночої консультації.
- Вихід частин ембріона з статевих шляхів
Більшість абортів закінчується самостійно після виходу всіх частин ембріона. Ця ознака - безперечне підтвердження діагнозу, але часом жінка плутає згустки крові з ембріоном.
- Відійшли навколоплідних вод
У другому триместрі відійшли навколоплідних вод завжди говорить про неминуче аборті. Слідом за розривом плодових оболонок слідують сутички і вихід плода. Іноді при вагітності може виникнути нетримання сечі або рясне вагінальне відокремлюване. При сумнівах в природі рідини краще відразу звернутися до лікаря для проведення спеціальних тестів. Доступні в аптеках тест-прокладки на амніотичну рідину можуть давати хибнопозитивний результат.
Коли потрібно терміново звернутися до лікаря?
- Кровотеча на будь-якому терміні
- Сильні переймоподібні болі внизу живота
- Больові або неприємні відчуття в області паху, що з'явилися вперше
- Виділення великої кількості безбарвної рідини з піхви
- Підвищення температури, погіршення загального стану.
Діагностика при симптомах викидня
За допомогою ультразвукового датчика можна виявити плодове яйце вже з 3-4 тижні вагітності, а в більш пізні терміни з'являється можливість знайти серцебиття ембріона.Вважається, що якщо при незначній кровотечі і закритою шийці матки лікар виявляє серцебиття плода, то ймовірність виносити цю вагітність до терміну становить 97%. Якщо ж кров з статевих шляхів поєднується з сильно деформованим плодовим яйцем, занадто маленьким ембріоном або відсутністю биття серця, то аборт вважається неминучим.
Часто при кровотечі або сильних болях внизу живота на УЗД можна виявити ретрохоріальную гематому. При невеликих розмірах вона не є небезпечною і вимагає лише спостереження. При значній відшаруванні і великий гематоми великий ризик переривання вагітності та сильної кровотечі.
Визначення хоріонічного гонадотропіну доцільно проводити тільки в дуже ранні терміни, коли на УЗД ще не можна визначити життєздатність ембріона. При якісному ультразвуковому дослідженні необхідність цьому відпадає. Якщо термін вагітності 3-4 тижні, а плодове яйце не знайдено, то є сенс визначити ХГЧ двічі, з інтервалом в 48 годин. Залежно від результатів повторюють УЗД або констатують відбувся викидень.
Як не дивно, деколи при кровотечі роблять мазок на онкоцитологию. Це необхідно, якщо на УЗД є живий ембріон, гематоми в області хоріона не видно, а кровотеча продовжується. В цьому випадку мазки дозволяють виключити рак шийки матки.
Лікування загрозливого аборту
залежить від його передбачуваної причини. Безпосередньо вплинути на хід подій в ранні терміни (до 12 тижнів) практично неможливо. Зазвичай призначають Транексам (для зупинки кровотечі) і утрожестан (при невдалих попередніх вагітностях). У другому триместрі можна уповільнити вкорочення шийки при ІЦН (шляхом накладення швів і пессарія). На цьому методи лікування вичерпуються. У багатьох країнах ранні викидні навіть не намагаються лікувати в зв'язку з високою частотою хромосомних аномалій. Нещодавно з'явилися дослідження, що Утрожестан в свічках не перешкоджає виходу аномального ембріона, тому може використовуватися і на малих термінах.
що НЕ ПОТРІБНО при кровотечі в ранні терміни вагітності (загрозливому аборті):
Всі перераховані вище засоби і заходи є неефективними, а тому не рекомендуються провідними російськими і закордонними асоціаціями акушерів-гінекологів. Деякі старі способи лікування, наприклад, постільний режим, можуть навіть зашкодити вагітної. При обмеженні рухливості зростає ризик запорів, тромбозів, стресу, що веде до різних ускладнень.
Доконаний повний аборт
Такий стан зазвичай не потребує лікування і навіть спостереження. Зазвичай лікарі рекомендують здати аналіз на ХГЧ через 3 тижні після припинення вагітності. Якщо він приходить в норму, то можна спокійно жити далі. Якщо ХГЧ не знизився або знизився недостатньо, то можна підозрювати міхурово занесення - небезпечний стан, що вимагає лікування.
Аборт в ходу
Якщо при огляді лікаря кровотеча все ще триває, а плодове яйце або загиблий ембріон ще не вийшли з матки, то застосовують три підходи:
- вичікувальний (почекати самостійного розв'язання ситуації протягом 7 днів)
- медікаментрозное завершення (прийом мізопростолу для скорочення матки і вигнання плодового яйця)
- вакуум-аспірація або вишкрібання (чистка) порожнини матки (при сильній кровотечі або неефективності інших методів)
Питання про спосіб завершення аборту вирішує лікар. Тому вкрай важливо звернутися до фахівця і спостерігатися у нього до закінчення процесу. При небезпечному для життя кровотечі призначають кровоспинні препарати, а часом доводиться переливати компоненти крові в умовах стаціонару.
Коли призначають прогестерон?
Гормональна підтримка (Утрожестан в свічках вагінально) призначається в таких випадках:
- два і більше спонтанних аборту на термінах менше 20 тижнів
- один викидень в терміні 20 тижнів у жінок старше 35 років або при безплідді в минулому
- доведена недостатність лютеїнової фази циклу
- загроза переривання вагітності при шеечной недостатності (довільному вкороченні шийки матки менше 25 мм)
У перших двох випадках Утрожестан (мікронізований) застосовується для профілактики, починаючи з підготовки до вагітності і аж до 10-12 тижні. При існуючій загрозі аборту до 20 тижня препарат призначається аж до зникнення симптомів.
Як відновитися після викидня?
Втрата бажаної вагітності - завжди стрес для жінки. До нього додається занепокоєння про успіхи майбутніх вагітностей. Тому вкрай важливо реабілітувати своє здоров'я і настрій перед плануванням потомства (див. Також наслідки аборту і реабілітація).
- При інфекції статевих шляхів (якщо кровотеча затягнулося, наприклад) лікар призначає антибіотики. Немає сенсу приймати їх тільки в профілактичних цілях при самостійному аборті. Якщо його завершення було стимульоване мізопростолом, то лихоманка в першу добу буде обумовлена ліками, а не зараженням, тому не варто хвилюватися. При хірургічному втручанні зазвичай призначають одноразовий профілактичний прийом антибактеріального препарату.
- Якщо втрата вагітності супроводжувалася відчутним кровотечею, то може знадобитися прийом препаратів заліза для лікування анемії.
- При певних обставинах гінеколог може рекомендувати прийом протизаплідні засобів. Але при неускладненому спонтанному аборті на різних термінах можна приступати до планування вагітності, як тільки з'явиться психологічний настрой.
- При звичному невиношуванні (3 і більше спонтанних абортів поспіль) необхідно пройти додаткові процедури і здати аналізи.
Як відбувається викидень
У більшості випадків жінка втрачає дитину на дуже ранньому терміні, коли вона навіть не підозрює про вагітність. Відсутність менструації реєструється як звичайна затримка, і через кілька днів наступають критичні дні - більш сильні й болючі, ніж зазвичай. Кровотеча швидко повертається в межі норми, болі проходять, і жінка не звертається до гінеколога для з'ясування причини. Якщо ж рясні виділення і хворобливі відчуття тривають більше 2-3 днів, то звернутися до лікаря просто необхідно.
Самовільний аборт можна діагностувати зі стовідсотковою ймовірністю тоді, коли в один з днів хворобливого і сильної кровотечі з піхви виходить великий кров'яний згусток. Зазвичай такий згусток більше схожий на міхур з кров'ю, який може бути цілим або лопнули. В цьому випадку похід до лікаря-гінеколога відкладати не можна. Необхідно точно дізнатися чи був це викидень, або щось ще. Якщо підтвердиться факт самовільного викидня, то лікар повинен з'ясувати, чи потрібно провести додаткову чистку матки від залишків тканин зародка.



Найчастіше викидень на ранньому терміні вагітності може проходити абсолютно непомітно для жінки. Однак тим, хто планує стати матір'ю і з нетерпінням чекає настання вагітності, може бути надзвичайно важко впоратися з втратою плоду. Організм жінки не завжди готовий виносити здорову дитину, а від генетично нездорового потомства будь-який живий організм запрограмований позбавлятися.
Причини викидня на ранньому терміні
Основних причин самовикідиша дуже багато і більшість з них може серйозно підірвати як фізичне, так і психоемоційний здоров'я обох батьків.
- Вроджені, генетичні дефекти. У процесі злиття двох статевих клітин батьків формується зигота, яка повинна містити в собі 44 соматичні і 2 статеві хромосоми - всього 46. Якщо в процесі формування зародка виявляється якась дефектна генетична інформація, неправильний набір хромосом (більший чи менший їх кількість), мутації , материнський організм позбавляється від неправильного набору клітин.Таким чином природний відбір починає відбуватися ще в утробі матері.
- Гормональний збій. За все життя людини відповідають особливі біологічно активні речовини, які виробляються організмом у тій чи іншій ситуації. Гормони завжди знаходяться в певній рівновазі, формуючи зовнішній вигляд і настрій людини, впливаючи на обмін речовин і загальний стан здоров'я. Постійне порушення або часті скачки гормонального фону можуть спровокувати викидень організмом. Наприклад, коли майбутня мама відчуває постійний стрес, організм виробляє адреналін, який негативно впливає на кровообіг і тонус вагітної матки, що може провокувати викидень. Таке відбувається тому, що своя власна життя для організму жінки важливіше, ніж ще не сформувався плід. Крім цього, існує ряд гормональних захворювань, що не дозволяють нормально виносити дитину.
- Невідповідність резус-фактора матері і дитини. Дуже рідкісні випадки, коли у людини виявляється негативний резус-фактор. Ще рідше жінки з подібною кров'ю можуть виносити і народити здорову дитину. У більшості людей на планеті резус-фактор позитивний, і якщо батько дитини має таку позначку в своїй медичній карті, то і малюк, з великою ймовірністю, теж. Материнський організм з негативним фактором буде сприймати плодові тканини як чужорідні, відбудеться відторгнення плоду. Сучасний рівень медицини дозволяє подолати подібну проблему, і все більший відсоток жінок з подібною проблемою народжує здорових малюків.
- Інфекційні захворювання батьків. Будь-яке захворювання, гостре або хронічне, може негативно позначитися як на зачатті, так і на вже формується зародку. Від будь-якого захворювання, особливо інфекційного, необхідно позбутися ще до настання вагітності. Необхідно пройти курс лікування обом батькам, так як часто від венеричних захворювань одного з партнерів заражається і плід. Крім того, слід уважно перевіритися на наявність запальних захворювань в органах малого таза. Будь-яка температура вище 37 градусів може викликати самовільне переривання вагітності.
- Раніше проведені аборти. Будь-яке втручання в природних хід життя організму є стресом і може ставати причиною різних проблем в майбутньому. Це може бути не тільки хірургічний аборт, але і спеціальний лікарський препарат, народний метод і інші домашні способи переривання вагітності, про які може не знати лікуючий лікар. З великою ймовірністю подібне втручання може закінчитися наступними негативними наслідками вагітностей і навіть безпліддям.
- Прийом лікарських засобів, непридатних при виношуванні плоду. Більшість препаратів не рекомендується використовувати вагітним і годуючим жінкам, а то й виправданий ризик. Дуже часто самі ліки можуть стати причиною неправильного формування систем органів, чим і спровокують самовільне переривання вагітності.
Існує ще багато причин, які можуть спричинити за собою викидень. Дуже великий вплив на сприятливе перебіг вагітності надає спосіб життя майбутньої мами, її психоемоційний стан, фізичні навантаження і багато іншого.
симптоми викидня
Провісниками відторгнення плоду на всіх термінах вагітності є гострий біль в нижній частині живота і кровотеча. На ранніх термінах жінки часто приймають такі симптоми за що почалися трохи пізніше терміну місячні. Але якщо про вагітність вже було відомо, необхідно негайно звернутися за медичною допомогою.
Основні симптоми викидня:
- гострий біль внизу живота, можливо буде віддавати в поперек,
- виділення з піхви (кров'янисті або трохи коричневі, рясні),
- підвищення тонусу гладкої мускулатури матки,
- ознаки загальної інтоксикації організму (температура, головний біль, слабкість, нудота).
Підвищений тонус матки зазвичай неможливо діагностувати самостійно. Однак інші ознаки повинні насторожити жінку, що знаходиться в положенні. Вони можуть свідчити не тільки про викидень, а й інших патологіях.
Виділення можуть бути несильними, але з домішкою крові. У цьому випадку шанси врятувати плід значно зростають.
Що робити при появі симптомів викидня
Всі лікарі-гінекологи рекомендують при перших ознаках можливого викидня прийняти зручне горизонтальне положення, заспокоїтися і викликати швидку медичну допомогу. У деяких випадках жінці повністю забороняється вставати з ліжка. Природно, будь-яка фізична навантаження в цей момент є вбивчою для малюка.
Часто рекомендують заспокійливі практики і дихальну гімнастику, покликану знизити рівень хвилювання майбутньої мами. Зайві переживання можуть тільки погіршити стан, так як провокують викид небажаних гормонів в організмі матері. Важливо думати про щось приємне і хороше. Наприклад, про те, як нарешті побачите малюка і візьмете його на ручки в перший раз, як він буде рости розумним і здоровим. Позитивний настрій і правильні емоції дозволять не тільки знизити рівень хвилювання, але і відвернуть від хворобливих відчуттів, допоможуть розслабитися і спокійно дочекатися бригади швидкої допомоги.
Профілактика викидня на ранньому терміні
Якщо обидва партнери взяли серйозне і зважене рішення стати батьками, то вони повинні обов'язково підготуватися не тільки до народження дитини, а й до самої вагітності. Обидва майбутніх батьків повинні бути фізично здорові, не мати серйозних хронічних захворювань і шкідливих звичок. Крім того, рекомендується пройти ряд додаткових досліджень:
- генетична експертиза - дозволяє виявити ризики розвитку вроджених патологій,
- ендокринологічне обстеження,
- гінекологічне обстеження,
- урологічне обстеження,
- аналізи на наявність вірусних інфекцій, що передаються статевим шляхом.
Однак, якщо вагітність наступила несподівано, але є цілком прийнятною, то жінці необхідно повністю перебудовувати весь свій ритм життя. Важливо припинити прийом препаратів, які протипоказані вагітним і годуючим жінкам, позбутися від усіх шкідливих звичок і почати вести більш здоровий і розмірений спосіб життя. У цьому випадку ризик мимовільного переривання вагітності значно знижується.
трохи статистики
Як показує статистика, кожна п'ята вагітність закінчується викиднем. Багато жінок можуть цього і не помітити. Найчастіше таке трапляється через 7-14 діб після зачаття. Відбувається подібне з багатьох причин. При цьому ознак викидня на 2 тижні практично немає.
У деяких ситуаціях мимовільне завершення вагітності відбувається, коли жінка здогадується про своє цікаве положення. Щоб уникнути в майбутньому повторення трагедії, необхідно знати, які захворювання, зовнішні чинники здатні спровокувати викидень, і як цього уникнути.
генетичні порушення
Фахівці в області генетики вважають, що 75% всіх викиднів трапляється саме через генетичних порушень плоду. Не варто лякатися. У багатьох випадках подібні відхилення є випадковими. При цьому привести до мимовільного переривання вагітності можуть вірусні захворювання, негативний вплив навколишнього середовища, радіаційне випромінювання і т. Д. У більшості випадків відсутні будь-які ознаки викидня. Фото підтверджує, що таким чином природа намагається позбавити людство від нежиттєздатного або ж нездорового потомства.
Уникнути цього практично неможливо. Ризик розвитку генетичних відхилень з кожним роком збільшується.

гормональні збої
З моменту зачаття в жіночому організмі починається глобальна перебудова.Це зачіпає і гормональний фон. Ознакою загрози викидня на ранніх термінах може служити низький рівень прогестерону. Дефіцит цього гормону може бути викликаний багатьма причинами. Однак при своєчасному виявленні відхилення можна запобігти самовільне переривання поточної вагітності. Для цього майбутній мамі призначають гормональні препарати.
Існує й інша патологія, здатна привести до плачевних наслідків. У деяких жінок після зачаття підвищується рівень чоловічих гормонів. Ці речовини пригнічують синтез прогестерону і естрогену. Саме ці гормони підтримують жіночий організм і дозволяють протікати вагітність без відхилень.
Нерідко на результат можуть вплинути гормони надниркових залоз і щитовидки. Тому на етапі планування рекомендується перевірити стан цих органів.
імунологічна проблема
Напевно, багато хто чув про таке явище, як резус-конфлікт. Що це означає? Подібне явище виникає в тих випадках, коли дитина успадкував негативний резус-фактор від свого батька. В результаті жіночий організм сприймає плід як чужорідний організм і починає його відторгати.
Запобігти переривання вагітності в цьому випадку можна, якщо жінці своєчасно призначаються препарати з прогестероном. Адже цей гормон грає роль імуномодулятора.
Інфекції у жінки
На даний момент відомо безліч захворювань, що передаються при статевому контакті. Багато з них здатні спровокувати викидень на ранніх термінах вагітності. Ознаки деяких захворювань можуть не проявлятися. Про це варто пам'ятати при плануванні вагітності. До небезпечних патологій відноситься цитомегаловірус, хламідіоз, герпес, трихомоніаз, гонорея, сифіліс, токсоплазмоз і т. Д.
Самовільне переривання відбувається при інфікуванні зародка, а також при ураженні плодових оболонок. Щоб зменшити ступінь впливу захворювань на дитину, слід негайно почати лікування виявленого недуги.
інші причини
Серед інших причин викидня фахівці виділяють:
- вірусні захворювання, наприклад, грип, вітрянка, краснуха, ангіна і т. д.,
- порушення кровотоку між плодом і материнським організмом,
- шкідливі звички: наркотики, алкоголь, куріння,
- патології внутрішніх органів плоду,
- нервове потрясіння, перенесений стрес,
- фізичні навантаження, травми, підйом важких предметів,
- шрами на черевній порожнині і матці, аборти в анамнезі,
- прийом медикаментів, непридатних вагітним жінкам,
- рентгенівське випромінювання.
Передчасне переривання вагітності в другому і третьому триместрі найчастіше провокується запальним процесом в плаценті або ж в матці.

Які ж ознаки викидня на ранньому терміні? 2 тижні жінка може і не підозрювати про зачаття, а її самовільне переривання може прийняти за менструацію. А якщо майбутня мама вже знає про своє цікаве положення? На які ознаки загрози викидня на ранніх термінах їй все ж варто звернути увагу?
До найпоширеніших симптомів варто віднести больові відчуття, що локалізуються в низу живота, а також кровотеча. Неприємні відчуття можуть віддаватися в попереку. При виявленні виділень коричневого або червоного кольору слід негайно звернутися до лікаря. Це дозволить зберегти вагітність. Шанс великий, якщо виділення мізерні. Якщо ж вони рясні, то ризик мимовільного переривання збільшується. Головна ознака викидня (після нього) - кров'яні виділення з домішкою шматочків м'яких тканин.
До симптомів загрози передчасного переривання вагітності варто віднести і тонус матки. Тут слід уточнити декілька моментів. Варто починати хвилюватися тільки в тому випадку, якщо тонус матки викликає дискомфорт, а також супроводжується больовими відчуттями. Якщо ж подібні явища не виникають, то лікар порадить майбутній мамі уникати стресів і знизити фізичну активність.
Ознаки викидня на будь-якому терміні вагітності однакові. Їх відмінність полягає лише в інтенсивності больових відчуттів і в кількості виділень. Починаючи з другого триместру до симптомів додають ще й ушкодження мішка з навколоплідними водами. Це супроводжується виділеннями з піхви зі згустками крові в процесі сечовипускання. При цьому виникає сильний біль в області шлунка або плеча. Це одна з ознак внутрішньої кровотечі.

другорядні ознаки
Перші ознаки викидня на ранніх термінах жінка може прийняти за початок менструації. Однак варто врахувати існування вторинних симптомів мимовільного аборту. Саме вони і дозволяють відрізнити викидень від менструації:
- ниючий біль в попереку,
- кровотеча з домішками слизу,
- різка втрата ваги,
- частий рідкий стілець,
- блювота,
- біль, що нагадує спазми.
При виникненні перерахованих ознак викидня слід негайно звернутися за допомогою до медичного закладу.
Як відбувається самовільне переривання вагітності
Щоб зрозуміти, які ознаки викидня існують, варто розібратися в самому процесі. Він не відбувається відразу. Цей процес триває від 2 годин до декількох стік. При цьому виділяють кілька етапів:
- Виникають ознаки загрози викидня. При цьому наголошується тягне біль, що локалізується в нижній частині живота. Наростання больових відчуттів відбувається поступово. В результаті вони стають нападоподібними. На цьому етапі з'являються кров'янисті виділення з піхви. Необхідно негайно звернутися за допомогою до медичного закладу. Своєчасна допомога може врятувати вагітність, так як шийка матки ще закрита.
- Відшарування плаценти. В результаті цього явища зародок починає відчувати кисневе голодування. На даному етапі зупинити процес самовільного переривання поточної вагітності неможливо. Плід гине.
- На цьому етапі плацента відшаровується повністю. Загиблий зародок ще залишається в порожнині матки. Саме з цього моменту починається відділення плода.
- Завершальний етап. Загиблий плід виходить з порожнини матки разом з послідом.
Після викидня лікар повинен ретельно оглянути жінку. При необхідності проводиться чистка, що дозволяє видалити залишки м'яких тканин.
Небезпечні терміни вагітності
Знаючи перші ознаки викидня на ранніх термінах вагітності, можна уникнути багатьох проблем. Однак убезпечити себе можна, звернувшись до фахівців на етапі планування.
Найчастіше викидні трапляються на 2-3-му тижні після зачаття. Жінка при цьому може і не знати про вагітність. Тому часто такі викидні приймають за менструацію, так як симптоматика схожа: біль в самому низу живота або в попереку, виділення з кров'ю.
Найрідше викидні трапляються на більш пізніх термінах - до 20 тижнів. Як це відбувається, описано вище. Самовільне переривання вагітності після 20-го тижня називається мертвонародження.

Завмерша вагітність
У медицині існує поняття «завмерла вагітність». Її також називають не відбувся викиднем. Що це таке? На досить великому терміні (до 28 тижнів) спостерігає припинення розвитку плода, а потім і його загибель. Визначити такий стан можна за такими симптомами:
- Загальна слабкість,
- зниження базальної температури,
- відсутність токсикозу.
різновиди викиднів
Мимовільні аборти можна розділити на кілька основних різновидів. Для кожної з них характерні певні ознаки викидня. Розглянемо їх докладніше:
- Неповний викидень. Такий стан характеризується больовими відчуттями в області попереку і в низу живота. При цьому відбувається розкриття шийки матки. В результаті цього порушується цілісність плодової оболонки. На даному етапі кровотеча і біль не припиняються.
- Повний. Зародок або плід після загибелі повністю виходить з порожнини матки.При цьому припиняється кровотеча, зникають й інші ознаки викидня на ранніх термінах.
- Не здійснений. Загиблий зародок або плід залишається в порожнині матки. Виявити завмерла вагітність може лікар під час огляду пацієнтки, при прослуховуванні серцебиття. Для діагностування проводиться УЗД. При такій патології зникають всі ознаки вагітності.
- Повторний. Найчастіше такий викидень відбувається у тих жінок, у яких було більше трьох самовільних абортів на ранньому терміні.
- Анембріонія. При такій патології відбувається запліднення яйцеклітини, але плід при цьому не формується. У жінки можуть бути відсутні місячні. При цьому зазначаються всі ознаки вагітності.
- Хоріаденома. Така патологія є генетичну помилку, що виникає при заплідненні. При цьому в порожнині матки замість плода зростає аномальна тканина. Жінка з таким захворюванням може виявити ознаки вагітності.
Варто відзначити, що всі перераховані відхилення від норми закінчуються перериванням вагітності або ж механічної чищенням порожнини матки.
наслідки
Ми розглянули ознаки викидня на ранніх термінах вагітності. Але в рамках заданої теми варто згадати і про наслідки такого явища. Після викидня лікар може дати два дні на те, щоб залишки м'яких тканин самостійно вийшли з порожнини матки. При цьому жінка повинна стежити за тим, які у неї виділення. Якщо залишки не виходять, то призначається механічне чищення. Для цього здійснюють вишкрібання. Після проведення процедури потрібно тривалий період відновлення організму.
Перша менструація після самовільного аборту може супроводжуватися тривалим кровотечею. Це може бути пов'язано із залишками навколоплідних оболонок в порожнині матки. Щоб це діагностувати, призначається УЗД. При виявленні таких оболонок проводиться повторна чистка. Якщо ж УЗД показало, що в порожнині матки чисто, лікар призначає препарати, що дозволяють зупинити кровотечу і прискорити процес скорочення органу.
Після викидня може початися запальний процес. На це може вказувати підвищення температури. При виникненні симптомів запалення варто звернутися негайно до лікаря.
Якщо ж немає ускладнень, то організм відновлюється після самовільного аборту через 30-60 днів. Однак не варто забувати про психологічну травму. Тому фахівці рекомендують звернутися до психолога при виникненні депресії. Фахівці пояснюють жінкам, як впоратися з травмою, як не зациклюватися на проблемі. Найголовніше - не переживати втрату поодинці. Як показує практика, найкращий засіб в психологічній терапії - нова вагітність. Однак перед зачаттям варто підготувати свій організм і усунути причину викидня.
Чи можна запобігти
Як було сказано раніше, запобігти самовільне переривання поточної вагітності можна, якщо своєчасно звернутися за допомогою при перших ознаках загрози. При виявленні симптомів патології лікар призначає постільний режим. У деяких випадках жінці заборонено навіть вставати. При загрозі викидня все фізичні навантаження зводяться до мінімуму.
Не варто забувати, що на стані плода негативно позначається будь хвилювання, а також негативні думки. Тому вагітній жінці необхідно уникати стресів. Щоб заспокоїти нервову систему, лікар може призначити настій пустирника або валеріани.
У деяких випадках фахівець може прописати медикаментозну терапію, що дозволяє блокувати скорочення матки. У деяких випадках це допомагає уникнути передчасного переривання вагітності. При необхідності спеціаліст проводить повторне УЗД. Якщо ж діагностується недостатність, в стаціонарі накладаються шви на матку, що дозволяють зберегти плодове яйце всередині органу. Операція проводиться під наркозом.При цьому в матку вводять розслаблюючі препарати.

визначення причини
Виявлення причини мимовільного аборту дозволить уникнути повторення ситуації в майбутньому. Тому жінці варто пройти ряд обстежень і курс відповідної терапії. Для визначення причини лікар може призначити:
- Консультацію генетиків. При цьому здійснюється здача аналізів на визначення хромосомного і генного набору не тільки матері, але й батька.
- Консультація імунолога. Фахівець може призначити здачу аналізів для виявлення аутоімунних захворювань, здатних привести до викидня.
- Консультація ендокринолога. Фахівець допоможе вивіть проблеми зі щитовидною залозою.
- Гінекологічне обстеження. Воно може бути пов'язано з дефектами будови матки, що не дозволяють виношувати дитину.
На закінчення
Перші ознаки викидня не завжди дозволяють своєчасно визначити наявність загрози. Багато жінок можуть втратити дитину, вже знаючи про його існування. Однак викидень не повинен послужити причиною відмови від бажання завести дитину. Як показує статистика, шанси нормального протікання наступної вагітності складають 80%.
Однак при наступних викиднів цей показник значно знижується. Тому, плануючи вагітність, варто здати всі необхідні аналізи і визначити причину самовільних абортів. Якщо це захворювання, то проводиться його терапія. Планувати ж вагітність після викидня і механічного чищення матки варто через 2 місяці.
Викидень на ранньому терміні: причини
Генетичне порушення у плода. У перші тижні вагітності особлива увага приділяється здоровому закладання всіх органів майбутньої людини, для чого потрібні рівні 23 хромосоми від мами і від тата. І якщо в одній з них раптом виявиться мутуючий елемент, то він визнається, як недієздатний, і відбувається викидень.
На наявність таких елементів впливає екологія, віруси, професійна шкідливість. Уникнути цих факторів дуже важко, можна лише знизити ризик їх впливу на організм, виїхавши на відпочинок: на свіже повітря і на тривалий термін. Здійснюючи викидень, таким чином, організм виробляє природний відбір, характерний для всього живого на землі.
Гормональні порушення. Відомо, що за хорошу життєдіяльність організму жінки відповідають гормони, тому неправильний їх баланс в організмі може привести до викидня на ранньому терміні. Також недолік гормону прогестерону або надлишок чоловічого гормону викликають це явище. Якщо така проблема у жінки діагностується заздалегідь, то перед плануванням вагітності їй прописують гормональну терапію, що дозволяє уникнути викидня.
Резус-конфлікт. Не дарма, при плануванні вагітності зобов'язують здати аналіз крові на визначення групи, як матері, так і батька (якщо у матері виявляється негативний резус фактор). В такому випадку резус батька важливий, так як його протилежний показник може привести до розвитку резус-конфлікту, коли ембріон успадковує позитивний резус батька, а організм матері визначає його тканини, як чужорідні і відторгає їх, рятуючи себе, як йому здається.
Якщо батько теж має негативний резус фактор, то такої проблеми не виникає. При своєчасній діагностиці такої патології застосовують гормон прогестерон, який виконує захисну роль для ембріона і усуває цю причину самовільного викидня на ранньому терміні.
Інфекції. Інфекція - це погано в будь-якому випадку. Якщо вам відомо про наявність інфекції, що передається статевим шляхом, у вас або вашого партнера, то від неї потрібно позбутися ще до настання вагітності. При настанні вагітності з таким діагнозом відбувається зараження плода і, знову-таки, організм позбудеться від ембріона на ранньому терміні.

Інфекційні та запальні захворювання внутрішніх органів.Будь-яке підвищення температури до 38 градусів, викликане захворюванням внутрішніх органів, миє стати причиною викидня на ранньому терміні. Зазвичай така температура супроводжується інтоксикацією всього організму, і тому він не в силах утримати ембріон. Ось чому так важливо проходити повне обстеження при плануванні вагітності, щоб виявити і пролікувати всі хронічні хвороби і пройти вакцинацію при необхідності.
Аборти. Як відомо - це втручання в звичайне життя жіночого організму. Якщо аборт коли-небудь мав місце бути, то він може привести або до звичних мимовільних викиднів, або до безпліддя.
Ліки. У першому триместрі взагалі не рекомендується вживання будь-яких лікарських препаратів, що може призвести до дефектів розвитку плоду. Також є трави, які протипоказані на ранньому терміні вагітності: петрушка, кропива, волошка, звіробій, пижмо.
Поганий настрій. А точніше, сильні стреси, горе, тривала психічна напруга можуть негативно вплинути на зародження нового життя. У цьому випадку тільки при рекомендації лікаря можливий прийом деяких заспокійливих засобів.
Спосіб життя. Змінити свої звички потрібно відразу при плануванні вагітності. Позбавлення від шкідливих звичок, збалансоване і повноцінне харчування - перші умови для розвитку здорової дитини, зворотне ж може призвести до викидня.
Фізичний вплив. Невдалі падіння, підйом вантажів є точкою відліку до викидня і сприяють йому, тільки в тому випадку, якщо на особу одна з перерахованих вище причин. Якщо ж мати здорова, то цей вплив має бути дуже сильним, щоб викликати викидень.
Викидень на ранніх термінах: симптоми
Найпоширеніші ознаки викидня - біль внизу живота і кровотеча. Також біль від низу живота може віддаватися на поперек. Такий біль має періодичний характер. Виділення з піхви говорять про загрозу викидня на ранньому терміні. Якщо такі виділення мають червонуватий або навіть коричневий відтінок, то слід звернутися до лікаря, щоб уникнути викидня.
При невеликих виділених шанси зберегти вагітність набагато вище, ніж при рясному кровотечі. Якщо ж ви спостерігаєте кровотечу з шматочками тканини, то це говорить про те, що викидень вже стався.
Часто симптомом до викидня називають тонус матки, Але тільки в тих випадках, якщо він супроводжується дискомфортом для матері і больовими відчуттями. Якщо він нічим не супроводжується, то рекомендації лікарів зупиняються на зменшенні фізичних навантажень і скорочення стресових ситуацій.

У деяких випадках навіть після таких симптомів вагітність надалі протікає нормально, тільки під більш ретельним наглядом лікарів, тоді говорять про загрозу викидня. Детальніше про загрозу викидня →
Симптоми викидня на будь-якому терміні вагітності щодо схожі. Тільки можуть супроводжуватися більш сильними больовими відчуттями і рясними виділеннями.
Другий триместр: симптоми викидня:
- про пошкодження мішка навколоплідних вод говорить рідина, яка капає з піхви, в такому випадку звернення до лікаря повинно бути миттєвим,
- вагінальна кровотеча - ознака викидня в будь-якому триместрі вагітності,
- з'явилися згустки крові при сечовипусканні, що супроводжуються больовими відчуттями,
- внутрішня кровотеча, про який можуть сказати дуже сильний біль в плечі або в районі шлунка.
Як діагностується загроза викидня
Якщо ваша вагітність запланована, і ви проходили всі необхідні для підготовки процедури, про які вам говорив лікар, здавали всі аналізи і лікували всі виявлені у хвороби, то можливість викидня у знижується до мінімуму. Якщо ж якісь протипоказання були виявлені заздалегідь, то на них звертається велика увага вже при зачатті малюка.В даному випадку, діагностика загрози викидня проходить на стадії планування, і лікування призначається заздалегідь.
Якщо ж вагітність відбувається спонтанно, без попереднього лікування і обстеження, то тоді діагностувати викидень може будь-який лікар-гінеколог при плановому огляді. Оглядаючи жінку, яка прийшла з проблемою затримки, лікар визначає передбачуваний термін вагітності.
Далі, відповідно передбачуваному терміну, він:
- перевіряє відповідність розмірів матки даного терміну,
- перевіряє наявність тонусу матки,
- визначає закрита шийка матки,
- звертає увагу на характер виділень (кров'янисті або слизові).
Найнадійніший спосіб діагностувати викидень або передчасні пологи вже на більш пізніх термінах - трансвагінальне УЗД, яке проводить досвідчений лікар. При використанні цього методу перевіряється довжина шийки матки і стан внутрішнього зіва.
Лікування викидня на ранніх термінах
Найголовніше і перше, що радить лікар при загрозі викидня на будь-якому терміні вагітності - дотримання постільного режиму. У деяких випадках, щоб зберегти вагітність, жінці навіть забороняють вставати з ліжка. Зрозуміло, що ваша фізичне навантаження повинна знизитися до нуля при виникненні загрози викидня.
Також рекомендують знизити рівень хвилювання, поганих новин і думок. Вже з перших тижнів існування, зароджується життя відчуває вас зсередини, будь-яке ваше хвилювання може негативно позначитися на її стані. А порушення в стані можуть привести до відторгнення її вашим організмом. Щоб уникнути цих нервових напружень, лікар може прописати валеріану або пустирник.
Самі ж ви можете застосовувати терапію релаксації: влаштуватися зручно на дивані або кріслі і подумати про щось хороше. Найкращим в даному випадку можуть бути мрії про майбутнє малюка, вибір імені, уявне малювання його портрета. Але все це після консультації з лікарем.

Якщо ж загроза переривання вагітності більш серйозна і просто хорошими думками не обійтися, то перше, що робить лікар - це визначає причину загрози. Після визначення причини загрози викидня на перших тижнях вагітності призначають гормональні препарати, Які покликані зберігати гарний протікання вагітності.
Вам можуть призначити прогестерон (він входить до складу Утрожестан, дюфастона) можуть прописати препарати від гіперандрогенії (при великій кількості чоловічих гормонів), а також препарати при виникненні загрози резус-конфлікту.
Якщо лікар вважатиме за потрібне, то можуть провести додаткове внутриматочное ультразвукове обстеження. Якщо при такому обстеженні виявляється недостатність, то на шийку матки накладають шви, Які зупиняють плодове яйце всередині матки. Така операція проводиться в стаціонарі і під наркозом, одночасно вводяться в матку розслаблюючі препарати.
Більшість випадків загрози викидня на ранньому терміні вагітності проходять лікування в стаціонарі, іноді жінкам доводиться залишитися під наглядом лікарів до самого закінчення вагітності, тобто до пологів. У деяких випадках, лікування починається в стаціонарі, а далі переходить в домашні умови при дотриманні постільного режиму. Іноді, пройшовши лікування при загрозі викидня на ранньому терміні, жінка до нього не повертається до самих пологів.
частота народження
Мимовільний викидень на ранньому терміні відбувається в 10-25% випадків всіх діагностованих вагітностей. Іноді жінка навіть не знає про свій стан, або вагітність діагностована у неї недавно. За деякими даними, до 75% вагітностей закінчуються рано перериванням, і захворювання протікає не розпізнано, супроводжуючись виділенням слизової оболонки під час наступних місячних.Щоб запобігти викидень, необхідно готуватися до вагітності, планувати її, заздалегідь обстежити репродуктивну систему жінки і її партнера і вилікувати наявні захворювання.

Імовірність патології зростає з кожним наступним таким випадком. Після першого викидня - на 15%, а після двох - на 30%. Особливо це характерно для жінок, так і не народили здорову дитину. Важкі наслідки, перш за все ризик втрати вагітності після трьох послідовних викиднів становить до 45%, тому обстеження і лікування вкрай необхідно вже після другого епізоду.
Найбільша кількість переривань відбувається в перші 12-13 тижнів гестації.
Відповідь на питання, чому відбувається викидень, іноді так і залишається нез'ясованим. Припускають, що половина випадків пов'язана з генетичними мутаціями, що приводять до нежиттєздатності плода.
Причини викидня на ранніх термінах вагітності:
- генетичні аномалії, що передаються у спадок або виникають спонтанно (анеуплоїдії, трисомії, моносомии, зокрема, синдром Тернера, три- і тетраплоїдом, батьківські хромосомні аномалії) - 50% випадків,
- імунні процеси (антифосфоліпідний синдром) - 20% випадків, хоча ця патологія частіше викликає викидень на більш пізньому терміні вагітності,
- аномалії розвитку (перегородки) або пухлини (доброякісні - лейоміома, поліп - або злоякісні) матки або яєчників,
- несприятливі зовнішні фактори (вплив іонізуючого випромінювання, парів фарб, бензину, хімікатів на виробництві та в побуті) - до 10% випадків,
- ендокринні захворювання: погано регульований цукровий діабет, аутоімунний тиреоїдит, недостатність лютеїнової фази фолікула,
- гематологічні порушення, що викликають мікротромбози в судинах хоріона (дісфібріногенемія, дефіцит фактора XIII, вроджена гіпофібриногенемія, афібриногенемія, серповидно-клітинна анемія),
- хвороби матері - синдром Марфана, Елерса-Данло, гомоцистинурія, еластична псевдоксантома.
У більшості випадків - це сукупність кількох причин.
Що може спровокувати викидень:
- статеві інфекції (досить рідко призводять до переривання вагітності),
- механічний фактор - істміко-цервікальна недостатність (частіше стає причиною викидня в 2-му триместрі),
- гострі інфекції,
- хронічні хвороби нирок або серцево-судинної системи у матері,
- куріння, вживання алкоголю, кофеїну або наркотичних речовин,
- стрес, а також важкі фізичні навантаження.
Всі ці стани можуть призвести до загибелі плодового яйця і вигнання його з матки. Іноді видаляється і життєздатний зародок внаслідок посилених скорочень міометрія.

Викидень на ранньому терміні після проведення ЕКО часто спровокований завмерла вагітністю і подальшим відторгненням нежиттєздатного ембріона. При цьому частота самовільних абортів сягає 30%, а якщо жінці вже за 40 років, патологія розвивається ще частіше.
Частота мимовільного аборту залежить від віку жінки:
- пацієнтки у віці до 35 років мають 15% -ний ризик,
- 35- 45 років - від 20 до 35%,
- старше 45% років - 50%.
Існують захворювання, які у всіх випадках закінчуються самовільним перериванням виношування плоду:
- Позаматкова вагітність. Ембріон імплантується не в стінку матки, а в трубі, шийці або черевної порожнини. В результаті виникають хворобливі спазми і кровотеча, що нагадують симптоми викидня. Однак при цьому можливі більш серйозні ускладнення, зокрема, розрив маткової труби. Тому при кров'яних виділеннях з піхви в будь-якому випадку необхідно звернутися до гінеколога.
- Молярна вагітність. Якщо в яйцеклітині є хромосомні порушення, після запліднення вона може імплантуватися в стінку ендометрія.Незважаючи на те, що повноцінний плід не розвивається, у жінки підвищується рівень гормонів, можуть виникнути ранні ознаки вагітності. Такий стан завжди закінчується викиднем.
Захворювання починається на тлі ознак нормально протікає вагітності. Можлива нудота, збочення смаку, посилення нюху. Відзначається затримка менструації.
На цьому тлі на ранніх термінах гестації раптово з'являються ознаки викидня:
- інтенсивні переймоподібні болі в нижньому відділі живота,
- кровотеча з піхви різного ступеня вираженості - від виділень, що мажуть на ранніх стадіях до інтенсивної крововтрати при аборті в ходу.
Вагінальна кровотеча виникає в 25% випадків самовільного викидня. Такі виділення не завжди означають почалося переривання.
Болі в нижніх відділах живота можуть виникати при імплантації яйцеклітини, але при викидні вони мають інший характер - постійні, ниючі, виснажливі жінку. Їх інтенсивність сильніше, ніж при звичайній менструації. Частим ознакою початку аборту служить біль в попереку.
Залежно від розташування плодового яйця розрізняють такі стадії патологічного стану:
- викидень, що почався,
- аборт «в ходу»,
- неповний викидень,
- повний аборт.
Стан пацієнтки частіше задовільний, але може досягати більш важкого ступеня. Відзначається блідість шкіри, прискорене серцебиття. Живіт при пальпації м'який, в нижніх відділах болючий. При значній крововтраті симптоми викидня включають запаморочення, зниження артеріального тиску, слабкість, непритомність.
При почався перериванні вагітності зупинити цей процес вже неможливо. Тому при початкових ознаках загрози викидня необхідно терміново звертатися за медичною допомогою.
Мимовільний викидень на ранньому терміні діагностується насамперед за даними гінекологічного дослідження.
При аборті, що почався ембріон і його оболонки частково відшаровуються від маткової стінки. Виникають кров'янисті виділення, матка починає скорочуватися, що викликає болі в животі. Зів відкритий, шийка вкорочена.
При аборті в ходу ембріон повністю відокремився від ендометрія і знаходиться за внутрішнім отвором цервікального каналу або вже в його просвіті. Характерно інтенсивне кровотеча і сильний біль в животі. Шийка відкрита і пропускає палець.
Як відбувається викидень на ранніх термінах?
При неповному аборті ембріон в порожнині матки вже відсутня, тому переймоподібні болі і кровотеча слабшають. Однак в матці залишається частина хоріона і децидуальної оболонки. Шийка матки поступово набуває нормальну еластичність, зів залишається відкритим.
Після вигнання всіх частин плода говорять про повну аборті. Цей стан зустрічається рідко. Після очищення порожнини матки вона скорочується, набуває нормальну форму і розмір, кровотечі і біль припиняються.
Як виглядає викидень на ранньому терміні?
Це кров'янистий згусток тканин, що складається з оболонок і самого плодового яйця. Іноді такий аборт нагадує хворобливі місячні з виділенням великих фрагментів ендометрія, наприклад, при міомі матки. Добре, якщо такий фрагмент вдасться зберегти. Іноді виникає необхідність в його подальшому лабораторному дослідженні.
ускладнення
В результаті мимовільного аборту на ранньому терміні можуть виникнути такі несприятливі наслідки:
- Постгеморагічна анемія, викликана втратою крові і проявляється постійної слабкістю, блідістю, запамороченням.
- Ендометрит, що виникає при попаданні інфекційних збудників на внутрішню поверхню матки і супроводжується високою температурою, болем у животі, виділеннями з піхви, погіршенням загального стану.
- Плацентарний поліп - залишок тканини плодового яйця при недостатній хірургічній обробці, який може викликати сильну кровотечу.
медикаментозна терапія
На будь-якій стадії мимовільного аборту призначаються лікарські засоби, що скорочують матку і припиняють кровотеча, а також антибіотики і протигрибкові препарати:
- Окситоцин внутрішньом'язово або внутрішньовенно крапельно,
- Етамзилат внутрішньом'язово,
- антибіотики (Амоксицилін, Цефазолін, Метронідазол) в поєднанні з протигрибковими засобами (Флуконазол).

Препарати, що застосовуються в терапії при викидні на ранніх термінах
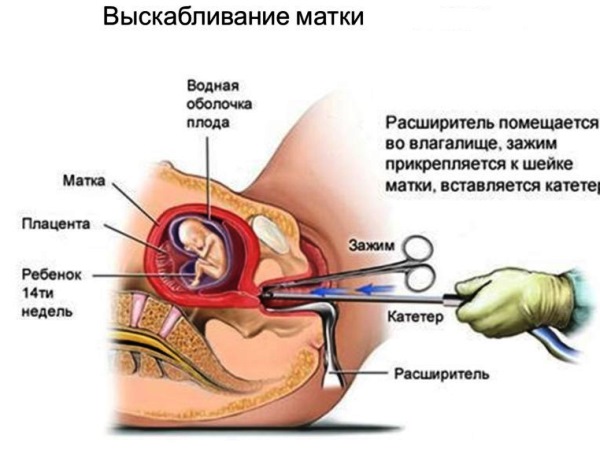
Хірургічне втручання
Проводиться при неповному аборті, аборті в ходу, почався викидень при рясному кровотечі. Мета - очищення матки від залишків ембріона і припинення кровотечі. Операція проводиться під наркозом. Зазвичай стан хворої вимагає екстреної допомоги, тому використовується внутрішньовенний наркоз. Він забезпечує повне знеболювання і відсутність свідомості пацієнтки.
Етапи оперативного втручання:
- Зондування маткової порожнини, для визначення правильного напрямку запровадження інструментів і профілактики перфорації матки.
- Відшаровування плодового яйця кюреткою.
- Видалення його через цервікальний канал аборцанг.
Під час видалення плодового яйця кровотеча посилюється через пошкодження судин хоріона, але після повного очищення стінок припиняється. У разі якщо розвивається атонічні кровотеча, і матка не скорочується під дією окситоцину і інших ліків, ставиться питання про її видаленні.
Якщо пацієнтка госпіталізована вже з повним абортом, хірургічне втручання їй не проводиться.
Термін відновлення працездатності після перенесеного викидня становить 10 днів.
відновлення
Реабілітаційний період залежить від того, на якому терміні виникла патологія. Можуть з'явитися такі симптоми:
- кров'янисті виділення з піхви, що нагадують менструальні,
- болю в нижньому відділі живота,
- дискомфорт і напруженість молочних залоз.
Місячні після викидня зазвичай приходять через 3-6 тижнів. Після відновлення циклу жінка здатна завагітніти, але все ж слід деякий час оберігатися для повного відновлення здоров'я.
Жінка може відновлювати свою фізичну і сексуальну активність, коли відчує, що має для цього достатньо сил. Тут потрібно орієнтуватися на своє самопочуття і не робити нічого «через силу». Важливо дати організму час на фізичне та емоційне відновлення. Статеві контакти не рекомендуються протягом 2 тижнів, щоб уникнути попадання в матку інфекції.
Зазвичай після раннього викидня емоційний стан страждає більше фізичного. Виникають порушення сну, втрата апетиту, неспокій, занепад сил. Пацієнтка часто плаче, не бачить сенсу в житті. Без своєчасної допомоги такий стан може викликати депресію.
подальше спостереження
Що робити після перенесеного захворювання? Жінці необхідно обстежитися, щоб уточнити причини викидня:
- аналізи на статеві інфекції,
- виключення антифосфоліпідного синдрому,
- вивчення гормонального фону в залежності від фаз циклу,
- УЗД матки і яєчників.
Ці дослідження проводяться через 2 місяці після переривання вагітності.
Залежно від виявленої причини проводиться її усунення. Вагітність після викидня рекомендується не раніше ніж через півроку за умови хорошої підготовки до неї.
Якщо доведено, що причиною патології стала генетична аномалія, парі показана консультація генетика, а в складних випадках - передімплантаційна генетична діагностика.
При антифосфоліпідним синдромі призначається комплексне лікування, що включає:
- підшкірне введення гепарину,
- низькі дози Аспірину,
- преднізолон,
- імуноглобуліни.
При аномаліях розвитку матки можлива хірургічна корекція вад, при міомі - видалення вузла (консервативна міомектомія).
Якщо вік пацієнтки зі звичним невиношуванням дорівнює 35 років і більше, під час наступної вагітності їй пропонується амніоцентез або біопсія хоріона для виявлення генетичних аномалій.
У 85% жінок, які перенесли це захворювання, виникає повторна нормальна вагітність. Лише у 1-2% є рецидивні випадки, що зазвичай пов'язано з імунними причинами.
Частота переривання вагітності в даний час
За даними статистики, кількість мимовільних викиднів від числа всіх вагітностей у жінок становить 15-20%, тобто практично кожна п'ята вагітність перерветься в різні терміни. Це лікарські дані, підтверджені фактами, а число реальних переривань вагітності в малому терміні, коли жінка ще не підозрює про вагітність, може бути і вище.
Більшість викиднів припадає на ранні терміни, до 10-12 тижнів, на їх частку припадає до 90-95%.
Більшість з цих урвалися вагітностей переривається з причин важких генетичних і хромосомних аномалій плода. Більшість з тих жінок, що пережили викидень, надалі нормально вагітніють, виношують і народжують здорових дітей. Тільки невеликий відсоток жінок страждає звичним невиношуванням вагітності в силу важких проблем з репродуктивною системою, але сучасна медицина активно допомагає і таким жінкам.
Причини виникнення викиднів в ранньому терміні
Хоча точна причина викидня може бути встановлена не у всіх випадках, але є найбільш часті причини і фактори ризику, які можуть призводити до мимовільних абортів. До них відносять:
- Хромосомні і генні патології
- Мутації статевих клітин
- імунологічні фактори
- Аномалії будови матки і геніталій
- Пухлинні процеси, інфекційні ураження матки, яєчників
- Гормональні збої, дефіцит статевих гормонів
- Патології ендокринних органів (наднирники, щитовидна залоза, гіпофіз)
- Інфекційні захворювання (як гострі, так і загострення хронічних), приховані інфекції
- Важкі соматичні патології матері (пороки серця, гепатити, діабет)
- Травматичні впливу, нещасні випадки
- Прийом лікарських препаратів і рослин, отруєння отрутами, токсинами
- Невстановлені чинники.
 Так, на першому місці стоять важкі хромосомні або генетичні «поломки» в статевих клітинах батька або матері, що призводять до формування дефектного зародка. У цю ж групу можна віднести мутації в статевих клітинах, що призводять до формування у зародка грубих вад розвитку, несумісних з життям. Зазвичай такі вагітності перериваються в терміні до 8 тижнів гестації, а нерідко ще раніше, і жінка сприймає їх як затримку менструації. Хоча це звучить жорстоко, але таким чином природою, за рахунок природного відбору, відсіваються спочатку нежиттєздатні або хворі діти. Однак, такий механізм відбору спрацьовує не завжди.
Так, на першому місці стоять важкі хромосомні або генетичні «поломки» в статевих клітинах батька або матері, що призводять до формування дефектного зародка. У цю ж групу можна віднести мутації в статевих клітинах, що призводять до формування у зародка грубих вад розвитку, несумісних з життям. Зазвичай такі вагітності перериваються в терміні до 8 тижнів гестації, а нерідко ще раніше, і жінка сприймає їх як затримку менструації. Хоча це звучить жорстоко, але таким чином природою, за рахунок природного відбору, відсіваються спочатку нежиттєздатні або хворі діти. Однак, такий механізм відбору спрацьовує не завжди.
серед імунологічних факторів провідним у формуванні звичних викиднів раннього терміну може ставати антифосфоліпідний синдром. Це імунна агресія проти власних білків тіла, при вагітності активізується і призводить до порушення кровообігу в області матки і плода. При ньому типові викидні в терміни до 12 тижнів, і саме його виключають першим при обстеженні жінок після переривання вагітності в ранньому терміні.
Аномальне будова матки може порушувати нормальний процес імплантації зародка, він розташовується в незручному для розвитку вагітності місці, через що гине і відторгається організмом. Найбільш ймовірно подібне при дворогій, сідлоподібної або однорогою матці, при наявності в ній перегородок. Не менш сильно можуть впливати ендометріоз матки або міоми, вони призводять до деформації органу і проблем з якісної імплантацією зародка.
Гормональні впливу, інфекції, хвороби
 За даними досліджень недостатність яєчників і знижений рівень прогестерону може призводити до невиношування вагітності. Це пов'язано з другою фазою циклу, формуванням жовтого тіла яєчника на місці виходу яйцеклітини і продукцією цим органом прогестерону. Зазвичай це поєднується з проблемами в роботі гіпофіза, змінами в яєчниках органічної природи (полікістоз, склероз) або негативним впливом патологій щитовидної залози або надниркових залоз. Багато фахівців говорять про те, що немає чіткої залежності між зниженим рівнем прогестерону і загрозою викидня.
За даними досліджень недостатність яєчників і знижений рівень прогестерону може призводити до невиношування вагітності. Це пов'язано з другою фазою циклу, формуванням жовтого тіла яєчника на місці виходу яйцеклітини і продукцією цим органом прогестерону. Зазвичай це поєднується з проблемами в роботі гіпофіза, змінами в яєчниках органічної природи (полікістоз, склероз) або негативним впливом патологій щитовидної залози або надниркових залоз. Багато фахівців говорять про те, що немає чіткої залежності між зниженим рівнем прогестерону і загрозою викидня.
Статеві інфекції і зараження вірусами, мікробами або грибкової флорою може загрожувати вагітності. При високій температурі і синдромі інтоксикації страждає зародок, що може привести до скорочення маткових стінок і відторгнення плоду.
Потенційно небезпечними можуть бути будь-які інфекційні хвороби в першому триместрі. Але є серед них ті, що загрожують каліцтвами і викиднями сильніше інших. До них відносять грип, краснуху, бруцельоз, токсоплазмоз, лістеріоз і деякі інші. Вони здатні проникати через плаценту в тіло зародка, приводячи до його загибелі. Іноді плід виживає, але може народитися з грубими вродженими вадами в своєму розвитку.
Деякі важкі патології материнського організму можуть бути причиною переривання вагітності в силу того, що вона буде надмірним навантаженням в умовах хвороби або провокує загострення. так, найбільш небезпечні діабет, гіпертиреоз і мікседема, аутоімунні патології і проблеми згортання.
Прийом деяких ліків призводить до формування ембріотоксичних або тератогенних ефектів (загибель або каліцтва плоду), що запускає механізм відторгнення плодового яйця і викидень. Аналогічним чином ситуація складається при отруєннях, токсикозах і наявності шкідливих звичок (прийом алкоголю або куріння, в тому числі і електронних сигарет).
Найбільш рідкісними причинами переривання вагітності будуть травми, операції в області черевної порожнини і психогенні чинники (стрес, невроз, депресія).
Ознаки загрози викидня на ранньому терміні
Зазвичай першими проявами загрози переривання вагітності або початку викидня стають дискомфортні відчуття, тяжкість в попереку, ломота і болі як при початку менструації. Крім того, можуть бути рожеві або коричневі виділення, «мазня» на білизну, посилення слизових виділень.
Іноді загроза викидня виявляється тільки за даними УЗД при встановленні факту вагітності. Лікар на екрані комп'ютера бачить освіту відшарування в зоні формується плаценти або гематому в області плацентарної площадки, посилений тонус з якої-небудь зі стінок матки.
У цих випадках своєчасних заходів щодо забезпечення повного спокою, а також постільний режим і прийом медикаментів, розслаблюючих матку і підтримує роботу яєчників (Дюфастон або утрожестан - синтетичні аналоги прогестерону), способи зберегти вагітність і усунути загрозу.
Ознаки почався викидня на ранньому терміні
 Зазвичай викидень супроводжується відторгненням плодового яйця з плацентарної майданчиком і оголенням слизової матки з кровоточить судинами. У зв'язку з цим, одними з головних проявів викидня будуть кровотечі різного ступеня вираженості, від незначних в початкових етапах аборту, до рясних втрат і життє-загрозливих станів. Таке можливо при затримці в матці залишків плодового яйця, коли її стінки не можуть повністю скоротитися і перетиснути судини, що кровоточать. На тлі кровотечі можливі болі в області лобка і промежини, що тягнуть або переймоподібні болі в попереку, які формуються через посилення тонусу матки.
Зазвичай викидень супроводжується відторгненням плодового яйця з плацентарної майданчиком і оголенням слизової матки з кровоточить судинами. У зв'язку з цим, одними з головних проявів викидня будуть кровотечі різного ступеня вираженості, від незначних в початкових етапах аборту, до рясних втрат і життє-загрозливих станів. Таке можливо при затримці в матці залишків плодового яйця, коли її стінки не можуть повністю скоротитися і перетиснути судини, що кровоточать. На тлі кровотечі можливі болі в області лобка і промежини, що тягнуть або переймоподібні болі в попереку, які формуються через посилення тонусу матки.
Іноді при аборті на тлі болю можуть не з'являтися ознаки кровотечі певний час, якщо кров утворює гематому в області верхніх відділів матки.
 Ближче до 10-12 тижнях фактом доконаного викидня буде вихід залишків плодового яйця з зародком і згустками крові назовні, що і знаменує повний аборт. Якщо ж частини зародка або плодових оболонок залишаються в матці, це неповний аборт і для припинення кровотечі і запобігання ускладнень потрібно проведення вискоблювання полоти матки. Будь-які підозрілі симптоми або найменші кров'янисті виділення при гестації повинні стати приводом для негайного звернення до гінеколога або виклику швидкої допомоги.
Ближче до 10-12 тижнях фактом доконаного викидня буде вихід залишків плодового яйця з зародком і згустками крові назовні, що і знаменує повний аборт. Якщо ж частини зародка або плодових оболонок залишаються в матці, це неповний аборт і для припинення кровотечі і запобігання ускладнень потрібно проведення вискоблювання полоти матки. Будь-які підозрілі симптоми або найменші кров'янисті виділення при гестації повинні стати приводом для негайного звернення до гінеколога або виклику швидкої допомоги.
Методи діагностики при загрозі викидня і переривання вагітності
Основу діагностики при загрозі викидня становлять дані УЗД. Тільки на сучасних апаратах зародок можна визначати вже після трьох-чотирьох тижнів, а його серцебиття з п'ятого тижня вагітності. Коли за даними дослідження лікар бачить невелику ділянку відшарування або гематому, при цьому серцебиття плода хороше, шанси на виношування плоду складають до 95%, але за умови нормального тонусу матки і закриття шийки.
При виділенні з статевих шляхів кровянистого вмісту, якщо при цьому виявлено деформація плодового яйця, сам зародок занадто малий до даному терміну або у нього немає серцебиття, переривання вагітності буде неминуче.
Нерідко при кровотечі, що виникає з статевої щілини, і больових відчуттях виявляються ретрохореальние гематоми. Якщо їх розміри невеликі, необхідне спостереження за жінкою і заходи щодо збереження вагітності, якщо ж відшаровування формується плаценти велике і скупчення крові велике, високі шанси на переривання вагітності і сильна кровотеча.
 Доповнює дані по УЗД дослідження крові на рівень гормону ХГЧ (Хоріонічний гормон), його визначення допомагає в постановці діагнозу в той час, коли дані УЗД сумнівні або не показові. Якщо за термінами в 3-4 тижні немає плодового яйця за даними УЗД, визначають рівень ХГЧ з інтервалом в дві доби, якщо рівень гормону наростає або знижується, це говорить про викидень.
Доповнює дані по УЗД дослідження крові на рівень гормону ХГЧ (Хоріонічний гормон), його визначення допомагає в постановці діагнозу в той час, коли дані УЗД сумнівні або не показові. Якщо за термінами в 3-4 тижні немає плодового яйця за даними УЗД, визначають рівень ХГЧ з інтервалом в дві доби, якщо рівень гормону наростає або знижується, це говорить про викидень.
Методи лікування при почався викидень
Лікарі говорять про те, що вплинути на що почався викидень в терміни першого триместру практично нереально, застосовують препарати кровоспинний ряду і утрожестан (якщо раніше був викидні в анамнезі). Цим заходи терапії обмежуються, так як часто зупинити їх неможливо, особливо при наявності хромосомних патологій плода.
неспроможні в сучасному акушерстві такі кошти як постільний режим, папаверин і но-шпа, анальгетики в уколах, магній і вітаміни. Ці методи не мають доведеної ефективності та не рекомендовані до застосування. Крім того, строгий постільний режим може тільки погіршити стан матері через запорів і схильності до тромбозу і стресових реакцій.
Лікування, тактика при повному аборті
 Якщо стався повний аборт з виходом крові і частинок плодового яйця, ніякої додаткової терапії подібний стан не вимагає, Рекомендована здача аналізу (кров на ХГЧ) через 2-3 тижні з дати переривання. Коли показники в нормі, ніякого лікування далі не призначається. Якщо ж ХГЧ не має динаміки до зниження або вона слабка, можливе формування міхура занесення, серйозного ускладнення, при якому потрібно екстрене лікування.
Якщо стався повний аборт з виходом крові і частинок плодового яйця, ніякої додаткової терапії подібний стан не вимагає, Рекомендована здача аналізу (кров на ХГЧ) через 2-3 тижні з дати переривання. Коли показники в нормі, ніякого лікування далі не призначається. Якщо ж ХГЧ не має динаміки до зниження або вона слабка, можливе формування міхура занесення, серйозного ускладнення, при якому потрібно екстрене лікування.
Заходи допомоги при аборті, що почався
У разі, коли викидень почався і разілось кровотеча, але при цьому не було відходження оболонок і плодового яйця з матки, лікарями застосовні три підходи, в залежності від віку і конкретної ситуації:
- Вичікувальна тактика протягом тижня для відшарування і виходу залишків зародка і тканин
- Медикаментозне стимулювання викидня за рахунок прийому мізопростолу (він скорочує матку і виганяє плодове яйце)
- Класичною вишкрібання порожнини або вакуум-аспірація вмісту, що може бути застосовано при неефективності лікування і при сильній кровотечі.
У кожному випадку питання про спосіб допомоги жінки вирішується лікарем в залежності від того, яка ситуація склалася. Якщо кровотеча сильна, застосовні кровоспинні препарати, переливання плазми і кровозамінників.
Коли можна планувати вагітність після викидня?
Якщо це був перший викидень, і він не мав ускладнень і наслідків, тоді до планування вагітності можна приступати через 3-4 місяці або коли жінка буде готова до цього психологічно і фізично. Якщо ж викидень повторний або є діагноз звичного невиношування вагітності, з трьома і більше викиднями поспіль, необхідно докладне обстеження із з'ясуванням причин подібного.
Алена Парецкі, лікар-педіатр, медичний оглядач
6,267 переглядів за все, 5 переглядів сьогодні
Симптоми і ознаки викидня
До найбільш поширених симптомів викидня на ранніх термінах вагітності відносяться больові відчуття внизу живота і кровотеча. Біль може віддавати в область попереку. При цьому больові відчуття не постійні, а з'являються періодично. При виникненні виділень червоного або коричневого кольору потрібно негайно звернутися до лікаря, щоб уникнути мимовільного переривання вагітності.
Більший шанс зберегти вагітність при незначних кров'яних виділеннях. При сильній кровотечі він значно знижується. Про те, що сталося викидень свідчать кров'яні виділення з домішками шматочків тканини.
До ознак загрози викидня можна віднести і тонус матки, але тільки в тому випадку, коли він приносить жінці дискомфорт і супроводжується болем. Якщо ж при тонусі немає неприємних відчуттів, то лікар рекомендує тільки зниження фізичної активності та уникнення стресів.
На будь-якому терміні вагітності симптоми викидня схожі між собою, може відрізнятися тільки їх болючість і щедрість виділень. У другому триместрі до них додається пошкодження мішка навколоплідних вод, що супроводжується яка витікає з піхви рідиною, кров'яні згустки під час сечовипускання і дуже сильний біль в області плеча або шлунка, що говорить про внутрішню кровотечу.
В які періоди вагітності найчастіше відбуваються викидні
Викидень найчастіше трапляється на дуже маленькому терміні вагітності - 2-3 тижні. При цьому жінка ще не знає про свою вагітність і сприймає викидень на ранньому терміні, як початок менструації. Це пов'язано зі схожими симптомами: кров'янисті виділення і біль внизу живота.
Рідше відбувається викидень на пізніх термінах до 20 тижнів. Мимовільний викидень на пізніх термінах після 20 тижнів називається мертвонародження.
Діагностика викидня на ранніх термінах
Ризик викидня на ранньому терміні знижується до мінімуму, коли жінка на етапі планування здавала всі рекомендовані аналізи і проходила обстеження, а також лікувала виявлені захворювання. В цьому випадку загроза викидня діагностується ще при плануванні, а лікування проводиться заздалегідь.
Якщо ж було відсутнє попереднє обстеження і лікування, то діагностувати викидень на ранньому терміні може лікар під час огляду. Для цього проводяться такі маніпуляції:
- перевіряється відповідність розмірів матки поставленого терміну,
- визначається, чи знаходиться матка в тонусі,
- перевіряється закритість шийки матки,
- звертається увага на виділення з піхви.
На більш пізніх термінах найнадійніший спосіб визначити загрозу викидня - проведення трансвагінального УЗД. При цьому перевіряється довжина шийки матки і її внутрішній стан.
При наявності кров'яних виділень та інших серйозних загроз викидня жінку кладуть в стаціонар, а якщо немає побоювання за стан вагітності, вона залишається лікуватися вдома.
типи викиднів
Самовільне переривання вагітності можна класифікувати на кілька видів:
- Неповний викидень характеризується болем внизу живота або в попереку, при цьому відкривається шийка матки. З відкриттям шийки матки лопається плодова оболонка, але біль і кровотеча ще не припиняються.
- Повний викидень. Після загибелі плід або зародок повністю залишає порожнину матки. Припиняється кровотеча і зникають інші неприємні симптоми.
- Викидень. Загиблий плід або зародок залишається в матці. Такий стан називається ще завмерла вагітністю, а виявляється воно тільки на огляді лікаря при прослуховуванні серцебиття. Зникають при цьому і всі ознаки вагітності. Якщо діагностується не відбувся викидень, жінці проводять вишкрібання матки.
- Повторний викидень визначається, коли у жінки було не менше трьох мимовільних переривань вагітності в першому триместрі.
- Анембріонія характеризується настанням запліднення без формування плоду: яйцеклітина закріплюється в матці, але зародка там немає. У жінки є затримка місячних і, можливо, інші ознаки вагітності.
- Хоріаденома відбувається через генетичної помилки при заплідненні: замість плода в матці зростає аномальна тканина. Її перші ознаки схожі з вагітністю.
Будь-які подібні стану закінчуються самовільним викиднем або механічним абортом.
профілактичні заходи
Жінки, які одного разу зіткнулися з викиднем, переживають, як запобігти самовільне переривання вагітності в наступний раз. Збільшити ймовірність нормального перебігу наступної вагітності можна, дотримуючись деяких профілактичних заходів:
- повна відмова від шкідливих звичок: куріння, вживання наркотиків і алкоголю,
- ведення здорового способу життя,
- помірна фізична активність.
При виявленні нової вагітності слід:
- Якомога швидше проконсультуватися з лікарем, щоб він, у разі необхідності, призначив препарати для нормального розвитку вагітності на ранніх термінах.
- Зменшити споживання міцного чаю і кави.
- Відмовитися від підняття важких предметів і занять спортом, особливо якщо є ймовірність при цьому впасти або травмуватися.
Також після викидня на ранньому терміні важливо встановити його причину. Для цього лікар може призначити наступні обстеження:
- консультація генетика, здача аналізів на визначення генного і хромосомного набору обох батьків,
- консультація імунолога і здача аналізів на виявлення аутоімунних патологій, які сприяють проблемам з виношуванням вагітності,
- консультація ендокринолога для пошуку хвороб щитовидки,
- гінекологічне обстеження, пов'язане з виявленням дефектів в структурі матки, які не дають нормально розвиватися плоду,
- здача аналізів на інфекції, що передаються статевим шляхом.

 Порушення розвитку ембріона (хромосомні і генетичні поломки, каліцтва)
Порушення розвитку ембріона (хромосомні і генетичні поломки, каліцтва)